جمعه, ۳۱ فروردین, ۱۴۰۳ / 19 April, 2024
مجله ویستا
پلتیسموگرافی امپدانسی IP ،روشی غیر تهاجمی با کاربردهای فراوان
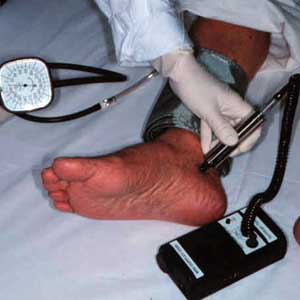
پلتیموگرافی امپدانسی (IP) روشی جهت بهدست آوردن میزان تغییرات حجمی در بدن است، كه بر اساس اندازهگیری امپدانس الكتریكی در سطح بدن انجام میپذیرد. این مقاله به بررسی این روش و پایههای بیوالكتریك IP و معرفی کاربردهای آن پرداخته شده است.
پلتیسموگرافی امپدانسی (IP): IP یك تكنیك اندازهگیری است كه تغییرات حجم خون را در اعضای مختلف بدن محاسبه مینماید. (حجم خون سیاهرگها و ضربان سرخرگها). با تغییر حجم خون، امپدانس الكتریكی نیز تغییر میكند. این امپدانس الكتریكی با اعمال مقدار معین از جریان AC به عضو مورد نظر محاسبه میشود. این روش غیر تهاجمی است زیرا بیمار با اعمال جریان الكتریكی با دامنه پائین چیزی از طریق پروب احساس نمیكند. با اندازهگیری تغییرات حجم خون، پزشك میتواند موانع موجود در سر راه جریان خون از جمله خون مردگیها و انسداد عروق، مراحل اولیه بیماری تصلب شرائین، اغتشاشات موجود در جریان خون و كارآیی جریان خون را شناسایی كند. وسیلههای جدیدی طراحی و تولید شده است تا بتوان از روش IP در مراقبتهای ویژه و حرفهای استفاده كرد.
● اهمیت كلینیكی
برش شریان ششی كه در روش رقیقسازی حرارتی متناوب لازم است بیمار را در مقابل چند خطر قرار میدهد. مشكلات ممكن شامل نقص شریان ششی، مرگ بافت ریوی، عفونت ناشی از برش، نقص بالن، آسیب دیدن داخل قلب و مویرگها و بسته شدن ورید شود. علاوه بر این، در یك مطالعه در پنج بیمارستان در آزمایش بر روی ۵۷۳۵ بزرگسال مشخص شد كه كاتتر شریان ریوی با افزایش مرگ و میر همراه است بیمارانی كه احتمال زنده ماندن تا ۲ ماه را داشتند با كاتتر كردن شریان ریوی در معرض خطر مرگ قرار گرفتند.
حتی اگر كاتتر كردن شریان ششی مرگ و میر را افزایش ندهد هنوز محاسبه خروجی قلب بصورت غیرتهاجمی ارجح است. در یك مطالعه كه توسط Haller انجام شد، دیده شد كه برای بدست آوردن ۷۵% تغییرات دقیق خروجی قلب توسط روش رقیقسازی حرارتی به ۱۰/۵ دقیقه وقت نیاز است. این زمان برای تشخیص سریع و فوری بسیار طولانی و همچنین به داشتن یك دمای ثابت در جریان خون پالمونری وابسته است.
در روش IPG یك مقدار كم از یك جریان AC فركانس بالا از میان سنسورها عبور كرده و تغییرات بهوجود آمده در امپدانس الكتریكی ناشی از تغییرات حجم خون محاسبه و اندازهگیری میشود. با استفاده از روش IPG میتوان تغییرات بوجود آمده در حجم خون و موج ضربان شریانی را بدست آورد.
● چگونگی عملكرد IP
اندازهگیری تغییرات امپدانس (با استفاده از آن تغییرات حجم نیز بهدست میآید) به چهار الكترود احتیاج دارد. دو الكترود میانی ولتاژ را آشكار میكند و محل قرار گیری آنها عضو مورد نظر را مشخص میكند بدین معنا كه تغییرات حجم خون در بین این دو الكترود اندازهگیری میشود، از الكترودهای خارجیتر جهت اعمال جریان كوچك (غیر قابل احساس مورد نیاز برای اندازهگیری امپدانس) به عضو مورد نظر استفاده میشود. محل قرار گرفتن این الكترودهای خارجی اهمیت چندانی ندارد. در گذشته برای اندازهگیری امپدانس IP از الكترودهای خاص استفاده میشده است كه تحقیقات فراوان و تلاشهای بسیاری جهت جایگزینی این الكترودها با الكترودهای ECG كه بسیار ساده و ارزان است انجام شده است.
همانطور كه قبلاً اشاره شد سیگنال بهدست آمده شامل تغییرات حجم سیاهرگی و ضربانهای موجود در سرخرگها میشود، سیگنالهای ناشی از ضربان شریانها بسیار كوچك بوده و با توجه به كاراكترهای ضربان قلبی به راحتی قابل جدا شدن است. با توجه به برنامه اندازهگیری مورد استفاده، دستگاه به راحتی میتواند شكل موجهای مربوط به تغییرات حجم یا ضربان شریانها را ارائه دهد. IP مقدار نسبت حجم خون (ml) را در ۱۰۰ml بافت بدون استفاده از هیچ نوع گیج مكانیكی و بهطور مستقیم اندازهگیری میكند در زمینه اندازهگیری غیر تهاجمی خروجی قلب تحقیقات زیادی انجام گرفته كه نتایج خوبی در بیماران نرمال و نتایج ضعیفی در استفاده از روش IP در بیماران غیر نرمال بدست آمده است.
● بحث و نتیجه گیری
اعتبار روش IP بسیار بحث برانگیز است. هنگامی كه از فرمولهای ساده جهت بهدست آوردن حجم ضربهای قلب استفاده میشود و از تغییرات مقاومت خون صرفنظر میشود، دقت روش IP بسیار پائین میآید. این آزمایشات همچنین شامل بیماریهایی میشده كه برای روش IP مناسب نبوده است. اعتبار این روش در آزمایشات، با داشتن اطلاعات بیشتری از كاربردهای IP بهدست میآید. این روش بدون شك معایبی نیز دارد، كه شامل خطاهایی است كه توسط نارساییهای دریچه آئورت، دریچه میترال و وجود شنتهای قلبی میشود (برای مثال نارسایی سپتال).
این روش هیچ نوع اطلاعی از وجود بیماری از انسان بدست نمیدهد و باید توسط روشهای دیگر تشخیص داده شود.
این مدل همچنین برای افرادی كه فیبریلاسیون دهلیزی دارند كاربرد ندارد. بهطور كلی روش IP غیر تهاجمی و بیضرر است. دقت این روش در آزمایشات دقیق در بیماران، نتایج قابل قبولی میدهد. دقت اندازهگیری خروجی قلب در این روش و روش اندازهگیری رقیقسازی رنگی تقریباً برابر است و تعیین تغییرات خروجی قلب نیز بسیار دقیق است. همچنین باید در استفاده از روش IP در اندازهگیری جریان خون در مغز دقت نمود تا از محل قرارگیری دقیق الكترودها مطمئن شد تا سیگنال بدست آمده توسط قسمتهای اصلی جمجمه تولید شده باشد.
● پلتیسموگرافی انسداد وریدی
(Venous occlusion plethsmography)
vop یكی از معمولترین و معروفترین كاربردهای تكنیك IP است، این روش بهصورت عمومی با بستن یك كاف فشار بر روی ران انجام میشود، سپس سرعت پر و خالی شدن سیاهرگها برای تشخیص گرفتگی و لختگی و اختلافات جریان خون اندازهگیری میگردد.
كاف را تا جایی كه فشار آن از فشار وریدی بیشتر و در حدی پائین تر از فشار دیاستولی باقی بماند از هوا پر میكنند در نتیجه خون میتواند در شریانها جریان داشته باشد ولی جریان آن در وریدها قطع میشود. این بدین معنی است كه خون از میان شریانها عبور كرده ولی از وریدها خارج نمی شود و بنابراین خون در بالای كاف و در پاها و ساق پا جمع میشود با كم كردن فشار كاف و اندازهگیری حجم خون میتوان سرعت شارش شریانی (arterial vop) و سرعت شارش وریدی (venus vop) را بهدست آورد.
VOP شریانی را میتوان در تشخیص عدم كاربرد رگها، ارزیابی كیفیت دینامیك گردش خون، بهدست آوردن تأثیر داروها در بدن و در تحقیقات مختلف بهكار برد.
از VOP وریدی در تشخیص لختگیهای وریدی، ارزیابی عملكرد سندرمهای گرفتگی عروق و بهدست آوردن دیگر پارامترهای كاربردی سیستم وریدی استفاده میشود. در كنار تكنیك vop روشهای دیگری از قبیل پلتسیموگرافی strain gauge و پنوموپلتسیموگرافی (با استفاده از كافهای پنوماتیك مخصوص) نیز وجود دارد. هر چند بهدلیل تحلیل ساده سیگنال IP و پارامترهای مختلفی كه نتیجه میدهد و نبود ریسك مربوط به مسمومیت جیوه موجود در سنسورهای strain gauge، كاربرد IPبیشتر است.
● تجزیه و تحلیل موج ضربان
شكل موج ضربان شریانی دارای دامنه كمی است و بر روی سیگنال ناشی از تغییرات حجم وریدی قرار میگیرد. با توجه به نسبت سیگنال به نویز بالا میتوان به راحتی این سیگنال را شناسایی و ارزیابی نمود. اندازهگیری موج ضربانی در بسیاری از اعضاء مثل سر قابل انجام است.
شكل موج ضربانی بهدست آمده توسط قابلیت ارتجاع رگهای خونی تعیین می شود. یک تکنسین مجرب با تحلیل منحنی های بهدست آمده میتواند به اطلاعات اولیهای در زمینه بیماریهای شریانها پی ببرد. این منحنی ها تغییرات را به سرعت نشان میدهد و به صورت غیر تهاجمی بهدست میآید و استفاده از آنها بسیار ساده و یكی از اقتصادی ترین روشهای شناخته شده تاكنون است. میتوان با استفاده از روش VOP و الكترودهای آن منحنی های ضربانی شریانها را نیز بهدست آورد. شكل (۲) نشان میدهد كه چگونه شكل موج ضربانی در بیماریهای مختلف تغییر میكنند.
از تحلیل این منحنیها میتوان در موارد زیر بهره برد:
▪ تشخیص و شناسایی اولیه تصلب شرائین،
▪ بیماریهای حاد و شدید شریانی،
▪ اغتشاشات سیستم گردش خون،
▪ مانیتور كردن قلبی بیمارانی كه دارای ریسك بالایی هستند مثل افراد مبتلا به دیابت، سیگاریها و بیماران بالای ۵۰ سال،
▪ معاینههای عمومی بعد از عمل جراحی رگ و
▪ تعیین تأثیر داروهای مختلف بر روی سیستم وریدی.
شكل موج ضربان را میتوان از طریق پلتسیموگرافی انگشت دست و پا نیز بدست آورد. Pulse wave analysis كه با نام Rheography شناخته میشود. شكل و اندازه موج ضربانی شریانها با هر بیماری تغییر میكند بنابراین اندازهگیری و تحلیل شكل موج شریانی یك روش تشخیصی ساده و قدرتمند در شناسایی هر نوع بیماری شریانی است.
● كاردیوگرافی امپدانس (Impedance cardiography):
ICG یك روش غیر تهاجمی جهت پایش قلب است كه میتواند به راحتی خروجی قلب را بهدست دهد. همانند IPG، روش ICG نیز از تغییرات امپدانس (مقاومت یك مدار AC) موجود در قفسه سینه را كه توسط پمپ قلبی ایجاد میشود جهت نمایش پارامترهای قلبی استفاده میكند. ECG معمولی فعالیت الكتریكی قلب را نمایش میدهد ولی با استفاده از دستگاه ICG تپیدن قلب قابل مشاهده است.
● اندازهگیری ICG
روش ICG روشی بی خطر و غیر تهاجمی برای اندازهگیری و نمایش سیكل قلبی است كه از امپدانس الكتریكی (مقاومت در برابر عبور جریان متناوب) برای محاسبه تغییرات در حجم خون استفاده میكند؛ تغییر در حجم خون بهصورت مستقیم با تغییر در فشار خون متناسب است سیگنال ICG توسط ۸ الكترود بدست میآید كه ۴ عدد آن روی قفسه سینه و ۴ عدد روی گردن قرار میگیرند.
منحنی اول استاندارد بوده و از ECG بهدست میآید. نمودار میانی، منحنی امپدانس IPG كه توسط الكترودها از این روش بدست آمده را نشان میدهد. لازم است به این نكته توجه شود كه این منحنی بسیار شبیه نمودار فشار شریانی است زیرا در حقیقت سنجش حجم با فشار متناسب است.
اندازهگیری سیگنال امپدانس در یك بخش بزرگ (از دریچه آئورتی تا شروع آئورت شكمی) توانایی محاسبه میزان حجم ضربهای قلب را كه در روشهای استاندارد اندازهگیری فشار ممكن نیست را به كاربر میدهد. منحنی آخری نمودار سیگنال ICG است كه بیشترین اهمیت را در این بخش دارد. این منحنی اولین مشتق نمودار IMP است. این نمودار نتایج بهتری ارائه داده و به راحتی بدست میآید. تحقیقات مختلفی نشان داده است كه منبع اصلی سیگنال در حین سیستول تغییرات حجم خون در آئورت سینهای است. منبع اصلی دیگر vena cava است كه سیگنال را در طول دیاستول تحت تأثیر قرار میدهد. خود قلب بعلت داشتن عایقهای الكتریكی چون پری كاردیوم (غشاء خارجی قلب) تأثیر چندانی ندارد. قسمتهای مختلفی از سیگنال ICG در شكل (۴) علامتگذاری شده كه نشاندهنده قسمتهای مختلف سیكل قلبی است. نقطه B نشان دهنده باز شدن دریچه آئورت است و نقطه x بسته شدن آن را نشان میدهد و اهمیت فراوانی دارد. نقطه y بسته شدن دریچه پالمونری را نشان میدهد و نقطه o مربوط به زمانی است كه دریچه میترال در حین دیاستول تا ماكزیمم حد خود باز است.
از نقاط B وc وx در محاسبه حجم ضربهای و مدت زمان سیستول استفاده میشود. نقاط و منحنیهای دیگر برای تحلیل و شناسایی بیماریهای قلبی (تنگی دریچه قلب، نارسایی دریچه ها، افزایش فشار سیاهرگی بدلیل مشكلات قلبی) مفید است.
● كاربردهای ICG بسیار گسترده است:
• تشخیص بیماریهای قلبی (آزمایش و پایش كردن): از آنجا كه تكنیك ICG غیر تهاجمی بوده و كاربردی آسان دارد به راحتی هر پزشكی (نه تنها متخصصان قلب) میتواند از آن برای آزمایش تست بیماریهای قلب استفاده كند،
▪ تنظیمات ضربان سازهای قلبی: پارامترهای متغیری (تأخیر AV - ماكزیمم سرعت ضربانسازی) در ضربان سازها نیاز به تنظیمات مشخص و منحصر به فرد دارد. در حال حاضر بسیاری از دانشمندان پارامترهای خود را با استفاده از روش سعی و خطا كه بسیار وقتگیر بوده و بهینه نیز نیست، تخمین میزنند. با استفاده از سیگنال ICG میتوان به راحتی تنظیمات دستگاه ضربان ساز را بهینه ساخت و با استفاده از اندازهگیری خروجی قلب نتایج این تنظیمات را مشاهده نمود،
▪ پایش در مدت زمانهای زیاد در بخش مراقبتهای ویژه: نتایج بسیاری از تحقیقات نشان داده است كه پایش خروجی قلب با استفاده از روش تهاجمی و كانتر نه تنها گرانقیمت است بلكه ریسك بالایی در عفونت بیمار دارد. میتوان كانترها را با روش ICG جایگزین نمود كه بسیار اقتصادی تر، بیخطرتر و ساده است،
▪ پایش در حین عمل جراحی و بیهوشی،
▪ آزمایش stress ،
▪ تحقیقات فیزیولوژیك و داروشناسی.
كاربردهای ICG امپدانس بیو الكتریكی برای ارزیابی توانایی پمپ قلبی و تغییر دیگر پارامترهای فیزیولوژیك بهكار میرود. اولین دستگاه تجارتی ICG برای اندازه گیری خروجی قلبی در سال ۱۹۶۰ ساخته شد. با استفاده از فناوریهای جدید از قبیل كامپیوتر و... دستگاههای نوینی طراحی شده است، پیشرفتهای جدیدی نیز در زمینه پردازش و تحلیل دادهها صورت گرفته است
سعید درویشی دانشجوی دکترای مهندسی پزشکی دانشگاه آزاد اسلامی واحد علوم و تحقیقات
منبع : مجله مهندسی پزشکی و تجهیزات آزمایشگاهی
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
اسرائیل حمله ایران به اسرائیل حسین امیرعبداللهیان آمریکا گشت ارشاد سفر استانی ارتش جمهوری اسلامی ایران ایران و اسرائیل دولت وعده صادق دولت سیزدهم جنگ
سیل قتل زلزله قوه قضاییه هواشناسی تهران سیلاب شهرداری تهران آموزش و پرورش پلیس سلامت سازمان هواشناسی
یارانه بانک مرکزی خودرو قیمت خودرو قیمت دلار قیمت طلا بازار خودرو ایران خودرو حقوق بازنشستگان بورس قیمت سکه دلار
تلویزیون شبکه نمایش خانگی تبلیغات سینمای ایران کتاب موسیقی سریال دفاع مقدس تئاتر
دانشگاه تهران دانشگاه آزاد اسلامی
رژیم صهیونیستی غزه فلسطین عملیات وعده صادق جنگ غزه روسیه چین سازمان ملل حماس اسراییل حزب الله لبنان لبنان
پرسپولیس فوتبال صنعت نفت آبادان استقلال لیگ قهرمانان اروپا رئال مادرید بارسلونا بازی لیگ برتر کشتی فرنگی تراکتور سپاهان
هوش مصنوعی سامسونگ تلگرام اپل وزیر ارتباطات ایلان ماسک ناسا عیسی زارع پور
چاقی پیاده روی درمان و آموزش پزشکی دیابت سلامت روان