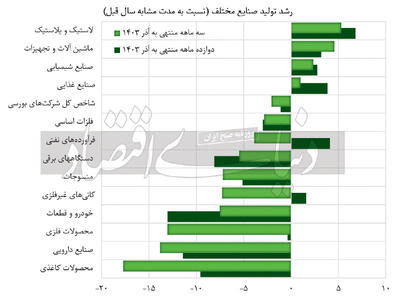
|
|
|
|
|
| شايعترين شکايتى که خانمهاى IUD گذاشته دارند (چه IUD خنثى باشد چه داروئي) افزايش خونريزى مهبلى است. اين عارضه ۱۰ تا ۲۰ درصد از درخواستهاى خروج IUD را باعث مىشود. خونريزى داراى يک يا چند اشکال زير است: خونريزى بيشتر از حد عادى در طى قاعدگي، افزايش روزهاى خونريزى يا خونريزى در وسط دوره. از ديدگاه زنان، خونريزىهاى نامنظم يکى از منابع احساس شخصى سالم نبودن و از ديدگاه پزشکى يکى از منابع ايجاد کمخونى فقر آهن است. خونريزى يا لکهبينى بين قاعدگى معمولاً ظرف يک تا دو ماه اول رخ مىدهد. بيمارانى که موارد خونريزى را تجربه مىکنند بايد با قرصهاى آهن درمان شوند (فروس سولفات ۲۰۰ ميلىگرمي، سه بار در روز).
|
|
| مطالعات نشان مىدهد که خونريزى افزايش يافته با IUDهاى غيرداروئى بزرگتر، بيشتر رخ مىدهد. وسايل مسى با خونريزى کمترى همراه هستند. خونريزى قاعدگى با IUDهاى هورمونى به طور ثابتى کمتر است. اگر خونريزى خيلى زياد باشد يا قطع نشود و يا اگر بيمار، عليرغم دريافت آهن، مبتلا به کمخونى فقر آهن شود، IUD را بايد خارج کرد. از آنجائى که هميشه ارتباط مستقيمى بين خونريزى و اندازه و شکل IUD وجود دارد، تعويض IUDهاى Lippes Loop با يکى از IUDهاى مسي، توصيه مىشود. در بيشتر خانمها خروج (IUD) وضعيت خونريزى قاعدگى را به سرعت به وضع طبيعى برمىگرداند. اگر خونريزى غيرعادى باقى ماند بايد معاينات دقيق و کامل زنان و مامائى انجام گيرد تا اطمينان حاصل شود که هيچگونه ضايعهاى در لگن وجود ندارد.
|
|
|
|
| درد دومين عارضه مهمى است که منجر به خارج کردن IUD مىشود. سازمان جهانى بهداشت برآورد کرده است که ۱۵ تا ۴۰ درصد از IUDهاى بيرون آورده شده فقط به خاطر درد بوده است. درد ممکن است موقع گذاشتن IUD ايجاد شود و چند روز بعد از آن هم ادامه يابد. و نيز ممکن است موقع خونريزى قاعدگى هم ظاهر شود.
|
|
| درد ممکن است به صورت درد قسمت پائين کمر ظاهر شود و يا به صورت انقباضات عضلانى در قسمت پائين شکم باشد و گاهگاهى تا قسمت ران پائين مىآيد. اين علائم معمولاً تا ماه سوم از بين مىروند.
|
|
| اگر درد موقع جاىگذارى IUD شديد باشد ممکن است IUD درست جاىگذارى نشده باشد و يا عدم تناسبى بين اندازه IUD و حفره رحم وجود داشته باشد. درد شديد همچنين ممکن است نشانهاى از پارگى رحم باشد. به علاوه درد ممکن است به علت عفونت باشد. در زنان نزائيده و کسانى که چند سالى است از آخرين زايمان آنها مىگذرد، درد بيشتر ديده مىشود.
|
|
| دردهاى خفيف در هنگام جاىگذارى با مسکنهاى خفيف مثل آسپرين و کدئين برطرف مىشود. اگر درد غيرقابل تحمل بود IUD بايد برداشته شود و به جاى Lippes Loopها، IUDهاى مسى بايد امتحان شوند. اگر خانمى تصميم داشت که ديگر از IUD استفاده نکند، روش ديگرى بايد براى او تجويز گردد.
|
|
|
|
| بيمارى التهابى لگن (PID) اصطلاحى است که مجموعهاى از شرايط را شامل مىشود مثل: شرايط حاد، تحت حاد و مزمن تخمدانها، لولههاى رحمي، رحم، بافت همبندى و صفاق لگنى که معمولاً اين شرايط در اثر عفونت ايجاد شدهاند. مطالعات نشان مىدهند که استفادهکنندگان از IUD، نسبت به ديگران، ۲ تا ۸ بار بيشتر مستعد ابتلاء به PID هستند. اين خطر در زنانى که شرکاء جنسى متعددى دارند بيشتر است، احتمالاً به اين خاطر که اينگونه خانمها بهطور بالقوه در خطر بالاترى براى مواجهه با بيمارىهاى مقاربتى هستند. خطر بيشتر ابتلاء به PID بعد از جاىگذارى IUD، احتمالاً به خاطر ورود باکترىها به رحم، هنگام جاىگذارى IUD است. مطالعات اخير بر روى اين مطلب متمرکز شدهاند که علت PID بعد از استفاده از IUD احتمالاً به خاطر بالا رفتن ارگانيزمهاى بيمارىزا از قسمت تحتانى دستگاه تناسلى و از طريق نخ IUD به طرف رحم و لولهها مىباشد. اين ارگانيزمها شامل: گاردنرلا (Gardnerella)، استرپتوکوکسىهاى بىهوازي، باکتروئيدسها باسيلهاى کلى فرم و اکتينومايسسها هستند. خطر PID در چند ماه اول بعد از جاىگذارى IUD بالاتر است. تظاهرات بالينى PID شامل ترشح مهبلي، درد لگنى و تندرنس، خونريزى غيرعادى و تب و لرز مىباشد. در بسيارى از موارد عفونت ممکن است بدون علامت و يا خفيف باشد. حتى يک يا دو دفعه ابتلاء به PID مىتواند نازائى دائمي، ناشى از چسبندگى لولههاى رحمى را باعث شود. بنابر اين زنان جوان بايد قبل از انتخاب IUD در مورد خطر PID، کاملاً مشاوره شوند. وقتى PID تشخيص داده شد، بايد بلافاصله با آنتىبيوتيکهاى وسيعالطيف، درمان شوند. اغلب پزشکان توصيه مىکنند اگر پس از ۲۴ تا ۴۸ ساعت بعد از شروع آنتىبيوتيک پاسخى به درمان داده نشد IUD خارج شود. خطر PID باعث مىشود که در موارد زير دقت بيشترى مبذول گردد: انتخاب داوطلب مناسب براى استفاده از IUD، استريليزاسيون مناسبتر و تکنيک بهتر جاىگذارى و نيز تغيير IUDها به انواع بدون نخ.
|
|
|
|
| گزارشهاى زيادى از پارگى رحم، هنگام جاىگذارى IUD منتشر شده است. بسته به زمان جاىگذاري، طراحى IUD، تکنيک IUD و تجربه و مهارت شخص جاىگذارنده، ميزان بروز پارگى رحم از ۱ در ۱۵۰ تا ۱ در ۹۰۰۰ متفاوت است. اين ميزان، در دستان يک پزشک ماهر، نبايد بيش از ۳ در هزار باشد. IUD ممکن است به داخل حفره صفاقى مهاجرت کرده و منجر به عوارض جدى مثل انسداد رودهاى شود. وسايل مسدار، در اين موارد، واکنش بافتى شديد ايجاد کرده و ايجاد چسبندگى صفاقى مىکنند. اگر جاىگذارى IUD بين ۴۸ ساعت تا ۶ هفته اول بعد از زايمان انجام گيرد، پارگى خيلى بيشتر رخ خواهد داد. گاهى اوقات پارگى رحم کاملاً بدون علامت است و فقط وقتى بهدنبال IUD گمشدهاى مىگردند، متوجه آن مىشوند. تشخيص قطعى پارگى رحم معمولاً با عکسبردارى با اشعه X از لگن، انجام مىشود. شواهد نشان مىدهد که هر IUD که باعث پارگى رحم شود بايد برداشته شود چرا که خطر پاسخ التهابى داخل شکمى که منجر به چسبندگى يا پارگى ديگر اعضاء شکمى مىشود بيشتر از خطر نداشتن IUD است.
|