پیوند کلیه بدون لیست انتظار: مدل انقلابی ایران در سال ۲۰۲۵
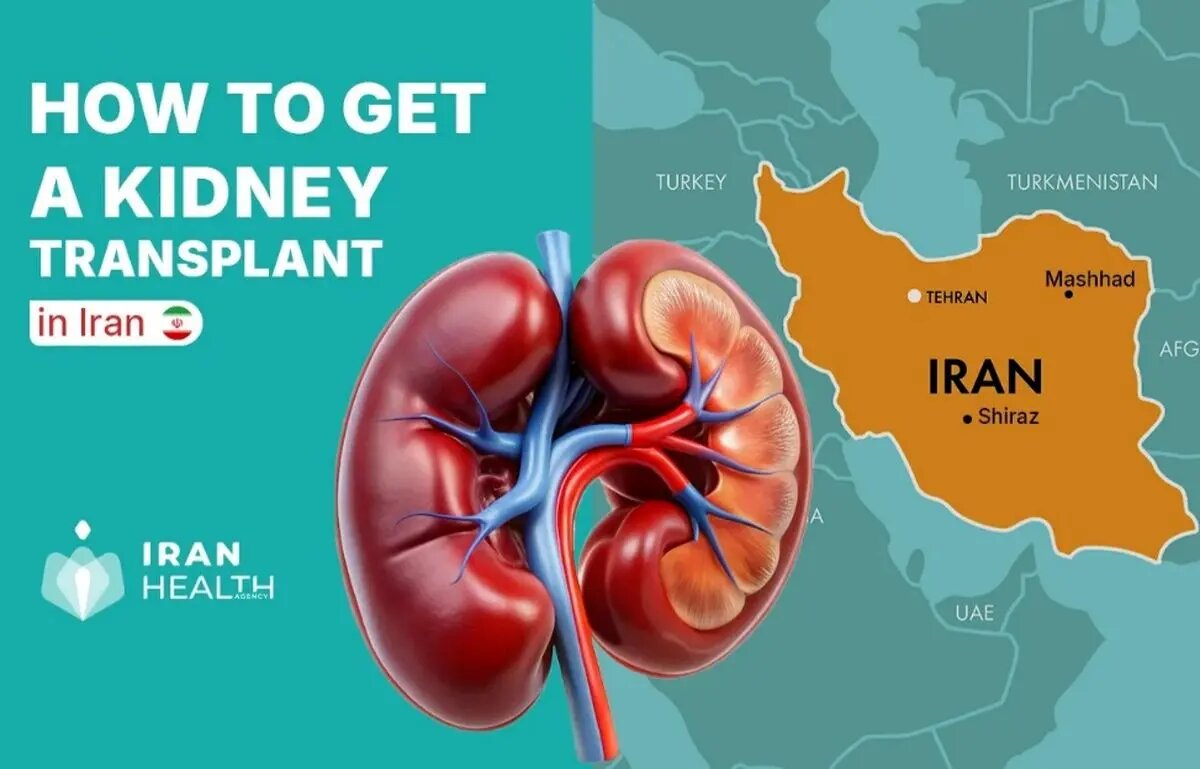
در سال ۲۰۲۵، وقتی از پیوند کلیه در جهان صحبت میکنیم، دیگر نمیتوان ایران را نادیده گرفت. کشوری که از دهه ۱۹۸۰ با مدل «اهدای جبرانی زنده» (Compensated Living Donation) آغاز کرد و در سال ۱۳۸۷ (۲۰۰۸ میلادی) برای همیشه لیست انتظار پیوند کلیه را به صفر رساند، اکنون ششمین سال متوالی است که حتی یک بیمار هم در نوبت پیوند نمیماند. این در حالی است که در ایالات متحده بیش از ۹۰ هزار نفر، در انگلیس حدود ۵۰۰۰ نفر و در بسیاری از کشورهای اروپایی هزاران نفر سالها در لیست انتظار هستند و هر سال هزاران نفر پیش از رسیدن نوبت جان خود را از دست میدهند.
اما ایران در سال ۲۰۲۵ فقط «بدون لیست انتظار» نیست؛ کیفیت، ایمنی و نتایج بلندمدت پیوند کلیه (Kidney Transplant) در ایران اکنون در بسیاری از شاخصها از میانگین جهانی پیشی گرفته است.
راز موفقیت مدل ایرانی در برابر ناکامی دیگر رویکردها چیست؟
۱. اهدای جبرانی قانونی و شفاف: دهنده زنده (که معمولاً غریبه است) مبلغی منطقی و قانونی (در حال حاضر حدود ۶۰۰–۸۰۰ میلیون تومان + هزینههای کامل درمانی مادامالعمر) دریافت میکند.
۲. نظارت شدید دولتی و انجمن کلیه ایران: هر اهدا با تأیید کمیته اخلاق، روانشناس، مددکار و قاضی اجرا میشود.
۳. فرهنگ بالای اهدا در جامعه و فتوای صریح مراجع عظام که اهدای جبرانی را جایز و حتی مستحب دانستهاند.
۴. وجود بیش از ۳۵ مرکز فعال پیوند در سراسر کشور که رقابت سالم ایجاد کرده و کیفیت را بالا برده است.
در سال ۱۴۰۴ شمسی (۲۰۲۵–۲۰۲۶) بیش از ۳۲۰۰ پیوند کلیه در ایران انجام شد که ۹۱ درصد آن از اهداکننده زنده (غیرخویشاوند) بود؛ آماری که در جهان منحصر به فرد به نظر میرسد.
نوآوریهای نسل جدید ۲۰۲۵ که ایران را پیشتاز کرد:
موفقیت پیوند کلیه در ایران با استفاده از فناوریهای زیر کمک شایانی به پیشرفت این علم پزشکی در ایران کرده است. این نوآوریها شامل:
۱. تطبیق هوشمند دهنده و گیرنده با هوش مصنوعی
بیمارستان هاشمینژاد تهران و نمازی شیراز از الگوریتمهای یادگیری عمیق استفاده میکنند که بیش از ۴٫۵ میلیون پارامتر ایمونولوژیک، ژنتیکی و اپیژنتیک را در کمتر از ۴۸ ساعت تحلیل میکند. دقت تطبیق HLA در سطح مولکولی به ۹۹٫۳٪ رسیده است.
۲. داروهای جدید سرکوبکننده ایمنی
- Belatacept بیولوژیک ایرانی (تولید شرکت سیناژن با لیسانس بریستول مایرز) که بهصورت زیرجلدی ماهانه تزریق میشود و عوارض استروئیدی را تقریباً صفر کرده.
- مهارکنندههای جدید JAK و ترکیبات anti-CD40 که فقط در ایران و سنگاپور بهصورت روتین استفاده میشوند. نتیجه: نرخ رد حاد در سال اول کمتر از ۴٪ و رد مزمن در پنج سال کمتر از ۷٪.
۳. فناوری Kidney Organoids و بازسازی جزئی کلیه
در بیمارستان لبافینژاد و مرکز تحقیقات رویان، برای اولین بار در جهان بالینی، از ارگانوئیدهای کلیه (مینیکلیههای سهبعدی کشتشده از سلول بنیادی خود بیمار) برای «تقویت» کلیه پیوندی استفاده میشود. این ارگانوئیدها در فضای پریتون تزریق شده و بهعنوان «کارخانه جدید نفرونی» عمل میکنند. در فاز دوم بالینی (۲۰۲۵) عملکرد کلیه در ۶۸٪ بیماران ۲۰–۳۵٪ بهتر از پیشبینی بود.
۴. چاپ سهبعدی عروق و داربستهای زیستی
مرکز تحقیقات پیوند دانشگاه علوم پزشکی شیراز موفق به چاپ سهبعدی عروق کوچک و متوسط با سلولهای اندوتلیال خود بیمار شده که در موارد خاص (مثلاً دهنده با چند شریان) برای بازسازی عروق کلیه پیوندی استفاده میشود. این فناوری زمان گرمایسکمی را تا ۷۰٪ کاهش داده است.
۵. پروتکل اختصاصی بیماران خارجی: Companion Donor + CRISPR Screening
برای بیماران کشورهای همسایه و اروپا، پروتکل «دهنده همراه» طراحی شده: بیمار با یکی از بستگان درجه اول خود به ایران میآید، تستهای ژنتیکی پیشرفته با CRISPR-Cas9 انجام میشود و اگر بستگان سازگار نبودند، در کمتر از ۳ هفته دهنده غیرفامیل کاملاً سازگار پیدا میشود. ریسک رد پیوند در این گروه در سال ۲۰۲۵ به ۲٫۱٪ رسید (کمتر از پیوند با خویشاوند درجه یک در آمریکا!).

هزینه واقعی برای بیمار خارجی در سال ۲۰۲۵
پکیج کامل طلایی (بیمارستانهای خصوصی و نیمهخصوصی تهران و شیراز):
۱۸٬۰۰۰ تا ۲۵٬۰۰۰ دلار
شامل:
- عمل لاپاراسکوپیک یا روباتیک با Da Vinci Xi
- ۷–۱۰ روز بستری در سوئیت خصوصی
- تمام داروهای یک سال اول (شامل Belatacept و والگانسیکلوویر)
- پیگیری از راه دور مادامالعمر با اپلیکیشن اختصاصی + ویزیت آنلاین ماهانه
- مترجم اختصاصی ۲۴ ساعته و ترانسفر VIP
- بیمه کامل عوارض تا ۵ سال
این مبلغ کمتر از یکپنجم هزینه مشابه در آمریکا (۱۲۰–۱۸۰ هزار دلار)، یکسوم سنگاپور و نصف ترکیه است.

مراکز پیشرو در سال ۲۰۲۵
بهترین بیمارستانهای پیوند کلیه در ایران شامل موارد زیر میشود:
۱. بیمارستان دکتر شهید هاشمینژاد تهران (بزرگترین مرکز پیوند خاورمیانه – ۱۱۰۰ پیوند در سال)
۲. بیمارستان نمازی شیراز (پیشتاز در روباتیک و ارگانوئید)
۳. بیمارستان شهید لبافینژاد تهران (مرکز تحقیقات و پروتکلهای بیماران خارجی)
۴. بیمارستان مسیح دانشوری تهران (متخصص پیوند همزمان کلیه و پانکراس و بیماران HIV مثبت کنترلشده)
۵. مرکز پیوند دانشگاه علوم پزشکی مشهد (اولین مرکز تمامرباتیک شرق کشور)
پیوند کلیه در ایرانِ ۲۰۲۵ دیگر صرفاً «درمان» نیست؛ معنای آن یک «بازگشت واقعی به زندگی» است. بازگشتی بدون دیالیزهای طاقتفرسا، بدون محدودیتهای غذایی شدید، با امید به زندگی همسطح افراد سالم و حتی با عملکرد کلیهای که در بسیاری از موارد بهتر از دوران پیش از بیماری است.
ایران در سال ۲۰۲۵ نهتنها موفق شده است لیست انتظار پیوند کلیه را در حد صفر نگه دارد، بلکه استانداردهای جهانی این حوزه را بازتعریف کرده و مدل جدیدی از کارآمدی، دسترسی و کیفیت درمان ارائه داده است.
منبع : ایلنا
پشتپرده سقوط آزاد شمشیربازی ایران

بورس پس از جنگ؛ صعود واقعی یا سراب آتشبس؟

آغاز عصر جدید؛ چهار قدرتی که آینده جهان را میسازند

تصویر جدید منتشر شده از مهندس میرحسین موسوی در بیمارستان قلب

چرا ایران در مصر اینچنین پررنگ است؟

گذار از امنیتیسازی ایران به تمدنیسازی تهدید - دیپلماسی ایرانی

ساواک، بازگشت به کانون مناقشه؛ گزارش گاردین درباره رسوایی اخیر پیرامون رضا پهلوی

چهار قدرت، یک جهان؛ مدعیان واقعی نظم بینالملل کدام کشورها هستند؟

فرشاد مومنی: پایبندی عملی به مردم بهعنوان صاحبان حق، رمز موفقیت سالهای ابتدایی انقلاب بود / چاره مشکلات پس از جنگ، رهاسازی …

گزارش ویژه/ دروازهبانهای ایران در تاریخ جامهای جهانی؛ بیرقیب مثل بیرانوند!

ادعای ترامپ درباره احتمال ازسرگیری جنگ علیه ایران در صورت کشته شدن نیروهای آمریکایی: این میتواند دلیل خوبی باشد / اعزام …

کنترل تنگه هرمز خلأ تضعیف نیروهای نیابتی را برای ایران پر میکند/ «جمهوری اسلامی جدیدِ» ملی گرا و مقتدری ظهور کرده است

لبنان؛ برگ برنده جدید ایران در مذاکره با آمریکا؟ | یک واقعیتِ راهبردی نهفته در میانه دو روایت از توقف حملات در لبنان

۶ روایت از دردسرهای تامین اجتماعی | ترک فعل وزارت کار چطور بیمهها را از پا درآورده است؟

راهبرد جدید ایران پس از جنگ؛ جمهوری اسلامی تازه از دل جنگ متولد شد

یک پیشبینی از آغاز حملات آمریکا و اسرائیل به ایران از پاییز / اسرائیل در جنگ با ایران از سلاح هستهای استفاده خواهد کرد؟
حداقل 10 سال زمان لازم است تا شرایط مسکن کشور عادی شود / نمی شود رانت خوار را حذف کرد و رانت را نه / بحث پیمانکار چینی در …

عبور تورم نقطهبهنقطه از ۸۳ درصد؛ اقتصاد ایران به کجا میرود؟

درسهای یک خاموشی دیجیتال طولانی؛ نسخه کارشناسان برای تابآوری کسبوکارها/ کشور به برنامه مدیریت اینترنت در زمان بحران نیاز …

ببینید / تصاویری از سرریز شدن سد کارون ۴

گروسی: عربستان، برنامه هستهایاش را پیش میبرد/ جنگ علیه ایران، فشارهای مالی به ارتش آمریکا/ پس از سنا، مجلس نمایندگان به …

سرنوشت تکاندهنده / عقد نوعروس را باطل کردند و رقیه 30 شب صیغه 3 مرد شد / دخترک به پلیس پناه برد

توافق اسرائیل و لبنان بر سر اجرای آتشبس/ توقف کامل حملات حزبالله شرط اصلی توافق

اعتراض مدیرعامل خانه سینما به سانسور اظهاراتش در برنامه شهیدیفر: حضور من در این برنامه یک اشتباه پرهزینه بود / در صداوسیما، …

پشت پرده گرانی شدید موبایل در بازار/ نگرانی فروشندگان از رکود معاملات

معاون اول پزشکیان: عدهای برای دولت اقتدار قائل نیستند، در حالی که اقتدار ملی در گرو اقتدار دولت است/ بازگشایی اینترنت تنها …

شرایط جدید برای دریافت وام ازدواج و فرزندآوری / چه کسانی تسهیلات ۲۲۰ میلین تومانی دریافت میکنند؟

آفریقا برنده دو جنگ - دیپلماسی ایرانی

چرا نبیه بری مهم است؟ / راز ۴۰ سال ماندگاری در قدرت

طرح مجلس برای تنگه هرمز - دیپلماسی ایرانی
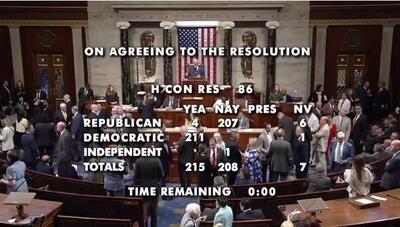
مجلس نمایندگان آمریکا قطعنامه پایان جنگ علیه ایران را تصویب کرد/ مشخص نیست سنا چه زمانی درباره مصوبه مجلس نمایندگان رایگیری …

واعظی: مداخله در اتصال کامل اینترنت به افزایش نارضایتی عمومی منجر میشود | اقلیتی که بر طبل فیلترینگ میکوبند، از دشواریهای …
![ادعای رسانه سعودی: لبنان و اسرائیل به آتشبس دست یافتند / ادعای ترامپ درباره زمان توافق: اگر اتفاق بیفتد، ممکن است آخر هفته به نتیجه برسد / آنها خیلی به امضای سند نزدیک هستند / دوست دارم موضوع لبنان را [از ایران] جدا کنم / معاون اندیشکده کوئینسی: ایران دیگر بازیِ «یک ضربه در مقابل یک ضربه» را کنار گذاشته؛ در برابر هر حمله «حداقل ۱/۵ برابر محکمتر» تلافی میکند](/news/u/2026-06-04/entekhab-wse2x.jpg)
ادعای رسانه سعودی: لبنان و اسرائیل به آتشبس دست یافتند / ادعای ترامپ درباره زمان توافق: اگر اتفاق بیفتد، ممکن است آخر هفته …

چگونه جنگ ایران زنجیره تأمین جهانی غذا را بههم ریخت؟ | اثر جنگ به خردهفروشیها رسید | بحران بزرگتر در راه است اگر...

سیف: نباید یک امارات ارزی دیگر ایجاد کنیم | تکیه بر یک هاب ارزی ریسک بالایی دارد |با چندنرخی بودن ارز، فشار بر بازار ارز …

نصب سنگ مزار شهیدان لاریجانی

ویدیو جالب و جدید والورده در اینستاگرام

6 سال اسارت غیر اخلاقی زن جوان و دختر کوچولویش در قفس پشت بام / پدرم مرا به یک مرد فروخت / یکبار فرار کردم حتی ازدواج کردم …

آقای صداوسیما ؛ تمام کنید این چرخه تولید گرانترین برنامههایی که کسی نمیبیند

ماجرای دیدارهای ۳ ساعته لاریجانی با پوتین/ چرا جمهوری اسلامی فرو نمی پاشد/ ماشین سمپاشی موساد نباشیم

دارایی کاربران ایرانی پس از تحریم صرافیهای رمزارزی چه میشود؟

از هواپیمای غسل تعمید داده شده تا کاروان موتوری عظیم | روشهای عجیب و غریب بدرقه تیمها به جام جهانی | تصاویر

سخنگوی سپاه: تخریب ترمینال مسافربری فرودگاه کویت ناشی از خطای سامانههای پاتریوت آمریکایی بوده/ قالیباف: دوران تهدید بیهزینه …

نروژ چگونه تاریخساز شد و بازار خودروهایش را 98 درصد برقی کرد؟ + نمودار

گزارش تحلیلی / بازار طلا فشرده شدن نوسانات و محدود شدن دامنه حرکت قیمتها / طلا درگیر یک کشمکش مهم

تحریم نوبیتکس و یک ابهام بزرگ/ آیا دارایی کاربران در خطر است؟

جزئیات ۴ مرحله اجرایی توافق احتمالی تهران و واشنگتن

عبده تبریزی: ذهنیت حاکم در جامعه به چپ گرایش دارد | جرأت و توان اجرای اصلاحات اقتصادی از بین رفته است | در زمان دولت احمدینژاد …

بانک مرکزی در دوراهی تورم و بقا؛ کدام مسیر عقلانیتر است؟

