شنبه, ۸ اردیبهشت, ۱۴۰۳ / 27 April, 2024
مجله ویستا
اطلاعاتی در رابطه با ایدز

اچ آی وی ویروسی است که به بیماری مرگبار ایدز منجر می شود. این ویروس با حملات بی امان خود سیستم دفاعی بدن را چنان تضعیف می کند که حتی کوچکترین عفونت ها جان بیمار را به خطر می اندازند.
تاکنون دست کم ۲۸ میلیون نفر در سراسر جهان در اثر ابتلا به ایدز در گذشته اند. در حالی که ۲۰ سالی است از شناسایی اچ آی وی می گذرد، هنوز هیچ واکسنی برای اچ آی وی و معالجه ای برای ایدز کشف نشده است. با این حال نسل تازه داروها، طول عمر افراد آلوده به اچ آی وی را به طور چشمگیری افزایش می دهد.
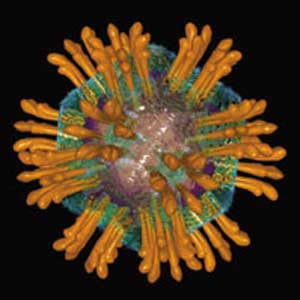
ویروس اچ آی وی
اچ آی وی (Human Immunodeficiency Virus) به سیستم دفاعی، یعنی دقیقا همان سیستمی که معمولا در مقابل عفونت ها از بدن دفاع می کند، هجوم می برد.
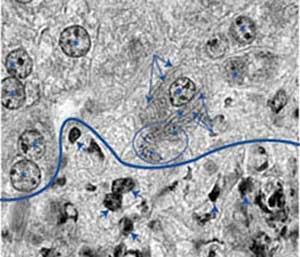
این ویروس به یک نوع خاص از گلبولهای سفید خون به نام "سی دی ۴ +" حمله می کند. اچ آی وی این سلول را ربوده، ژن های خود را وارد دی ان ای آن می کند، و از آن برای تولید ذرات ویروسی بیشتری استفاده می کند. این ذرات سپس سایر سلول های سالم سی دی ۴ + را آلوده می کنند.
آن دسته از سلول های سی دی ۴ + که میزبان ویروس اچ آی وی هستند در نهایت از بین می روند. نحوه نابودی این سلول ها هنوز برای دانشمندان مجهول است.
با کاهش شمار سلول های سی دی ۴ + توانایی بدن برای مبارزه با بیماری ها افت می کند و به تدریج به سطحی خطرناک می رسد. از این مرحله به بعد بیمار به ایدز (Acquired Immune Deficiency Syndrome) مبتلا شده است.
اچ آی وی نوع خاصی از ویروسی به نام "رتروویروس" (retrovirus) است. هرچند این رتروویرسها نسبت به ویروس های معمولی ارگانیسم ساده تری دارند، اما از میان بردن آنها دشوارتر است.
ژن های رتروویروسها در داخل دی ان ای سلول ها لانه می کنند. به این ترتیب هر سلول جدیدی که از سلول میزبان تکثیر شود حاوی ژن های این ویروس خواهد بود.
رتروویروس ها همچنین ژن های خود را با ضریب خطای بالا در سلول میزبان کپی می کنند. توام شدن این خصیصه با سرعت بالای تکثیر اچ آی وی ، باعث می شود این ویروس با همان سرعتی که منتشر می شود، تعییر شکل نیز بدهد.
علاوه بر این، "پوششی" که ذرات ویروس اچ آی وی در آن محفوظ است، جنسی مشابه سلول های بدن دارد که باعث می شود سیستم دفاعی بدن نتواند ذرات ویروس را از سلول های سالم به راحتی تشخیص دهد.
آلودگی
ویروس اچ آی وی در خون، مایعات تناسلی افراد و همینطور شیر مادر آلوده یافت می شود.
این ویروس همراه با این مایعات وارد بدن دیگران می شود.
راه های سرایت اچ آی وی:
- آمیزش جنسی با فرد آلوده بدون رعایت اقدامات پیشگیرانه
- استفاده اشتراکی از سرنگ آلوده یا ابزاری که برای سوراخ کردن اعضای بدن استفاده می شود و آلوده هستند
- از طریق خون آلوده
- در معرض تماس قرار دادن زخم یا بریدگی در بدن با مایعات آلوده به اچ آی وی
- نوزادان مادران آلوده ممکن است در دوران جنینی، هنگام تولد یا از طریق تغذیه از شیر مادرآلوده شوند
ویروس اچ آی وی در بزاق دهان شخص آلوده وجود دارد، اما میزان آن کم تر از حدی است که بتواند بیماری را منتقل کند.
زمانی که مایعات حامل ویروس خشک شده باشد، خطر انتقال ویروس نزدیک به صفر خواهد بود.
برای پیشگیری از انتقال اچ آی وی، بهترین راه خودداری از برقراری رابطه جنسی با فرد آلوده به ایدز و استفاده از کاندوم های جنس "لاتکس" (نوعی پلاستیک) است.
ذرات با ابعاد اچ آی وی نمی توانند از کاندوم لاتکس عبور کنند و اگر به درستی و به طور منظم استفاده شوند شیوه کاملا موثری در کاهش خطر انتقال بیماری محسوب می شوند.
هرچند تنها شیوه صد در صد موثر خودداری کامل از آمیزش جنسی است.
معتادان تزریقی می توانند با خودداری از مصرف سرنگ های مشترک خطر آلودگی به اچ آی وی را کاهش دهند.
توهمات پیرامون اچ آی وی
اچ آی وی به طرق زیر غیر قابل سرایت است
- از طریق هوا، سرفه و عطسه
- از طریق بوسیدن، تماس پوستی یا دست دادن
- از طریق استفاده مشترک از لوازم آشپزی مانند دیگ و چاقو
- از طریق تماس با صندلی توالت
- از طریق حشرات، نیش یا گاز حیوانات
- از طریق شنا در استخرهای عمومی
- از طریق خوردن غذایی که توسط فرد آلوده به اچ آی وی تهیه شده باشد
مراحل ابتدایی
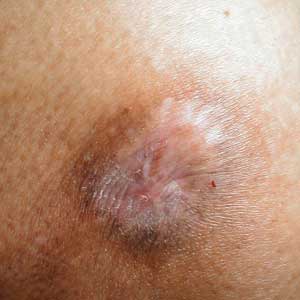
حدود نیمی از افرادی که تازه به اچ آی وی آلوده می شوند در عرض دو تا چهار هفته به علائمی شبیه آنفولانزا مبتلا می شوند. این علائم شامل تب، خستگی، ناراحتی پوستی، درد مفصل، سردرد و تورم در غدد لنفاوی است.
یک سیستم دفاعی سالم دارای ۶۰۰ تا ۱۲۰۰ سلول سی دی ۴ + در میلیمتر مکعب است. اگر این رقم به ۲۰۰ عدد کاهش یابد، بیمار مبتلا به ایدز محسوب می شود.
"بار ویروسی" شمار ذرات ویروسی در میلیمتر مکعب است. در مراحل ابتدایی، این رقم با تکثیر سریع ویروس در خون به اوج می رسد.
در برخی از افراد آلوده به اچ آی وی سالها طول می کشد تا بیماری ایدز ظاهر شود و در این مدت آنها احساس سلامت کرده و هیچ علائم بیرونی حضور این ویروس در آنها دیده نشود.
در سایر افراد آلوده به اچ آی وی ممکن است علائمی مانند کاهش وزن، تب و عرق، کهیر و برای مدتی کوتاه پاک شدن حافظه نمود کند.
آزمایش های اچ ای وی:
- در جریان عمومی ترین آزمایش برای تشخیص اچ آی وی، یک نوع خاص از پادتن ها یا همان پروتئین های ضدبیماری ردیابی می شود
- با این که پادتن ها در واکنش به حضور اچ آی وی در بدن تولید می شوند، اما این اتفاق شش تا دوازده هفته پس از آلودگی رخ می دهد
- در حالی که این پادتن ها در مبارزه با ویروس چندان موثر نیستند، اما به عنوان نشانه وجود ویروس در بدن قابل اعتماد هستند
- در چند هفته ای که ردیابی آلودگی بی ثمر و جواب آزمایش منفی است، فرد آلوده می تواند ویروس را به سایرین منتقل کند.
پیشروی بیماری ایدز در بدن
سیستم دفاعی بدن که از حمله ویروس صدمه دیده است، قوای خود را برای مبارزه با بیماری ها از دست می دهد و هر نوع عفونتی می تواند جان بیمار را تهدید کند.
کسانی که به اچ آی وی آلوده هستند در مقابل بیماری هایی مانند سل، مالاریا و ذات الریه آسیب پذیرتر می شوند و با افت شمار گلبولهای سفید سی دی ۴ +، آسیب پذیری آنها از قبل هم بیشتر می شود.
بیماران مبتلا به اچ آی وی همچنین در مقابل آنچه به "عفونت های فرصت طلب" معروف است آسیب پذیر هستند. این نوع از عفونتها از باکتری های شایع، قارچ ها و انگل هایی نشات می گیرد که یک بدن سالم قادر به مبارزه با آنهاست، اما می تواند در افرادی که سیستم دفاعی بدن آنها آسیب دیده ایجاد بیماری کند و گاه آنها را از پا در آورد.
برخی از این عوامل بیماری زا زمانی که شمار سلول های سی دی ۴ + زیاد است به بدل حمله می کنند، اما اکثر آنها زمانی که شمار این سلولها به کمتر از ۲۰۰ رسید، یعنی نقطه آغاز ظهور ایدز، فعال می شوند.
در صورتی که مراقبتهای کامل پزشکی در دسترس باشد، آن وقت می توان به بیمار داروهای درمانگر و محافظ در برابر برخی از این عفونت ها را داد. البته این داروها گاه گران است و به علاوه می تواند عوارض جانبی داشته باشد.
داروهای ضد ایدز
از زمان آغاز اپیدمی اچ آی وی، مجموعه ای از داروها ساخته شده اند که از طریق مهار توانایی تکثیر این ویروس، عمر افراد مبتلا به اچ آی وی را به طور قابل ملاحظه ای افزایش می دهد. این داروها از سرعت نابودی سی دی ۴ + بیماران می کاهد و می تواند بروز ایدز را به تاخیر بیاندازد، اما آن را معالجه نمی کند.
در مجموع چهار دسته دارو وجود دارد که در مقاطع مختلف آلودگی و رشد اچ آی وی و ایدز عمل می کنند:
۱) بازدارنده های ورودی: این داروها به پروتئین های موجود بر سطح بیرونی ویروس اچ آی وی می چسبد و از پیوستن و ورود آن به سلول های سی دی ۴ + جلوگیری می کند. تاکنون تنها یک نمونه از دارو، به نام "فوزیون" (Fuzeon)، وارد بازار شده است.
۲) بازدارنده های ان آر تی (Nucleoside reverse transcriptase): این بازدارنده ها ویروس اچ آی وی را از نسخه سازی از ژنهای خود باز می دارد. نوکلیوسایدها مصالح ساختمانی این ژنها هستند. این دارو فرآیند نسخه سازی را از طریق تولید نمونه های معیوبی از این مصالح ساختمانی مختل می کند.
۳) بازدارنده های ان ان آر تی (Non-nucleoside reverse transcriptase): این بازدارنده ها نیز فرآیند نسخه سازی را مختل می کنند. آنها با چسباندن خود به آنزیمی که این فرآیند را کنترل می کند نسخه سازی را مختل می کنند.
۴) بازدارنده های نوع پروتیز (Protease): این داروها به آنزیم دیگری به نام پروتیز که نقشی اساسی در جمع آوری ذرات ویروس تازه دارد، می چسبند.
داروهای ضدویروس ایدز باید به صورت ترکیبی مصرف شوند. معمولا سه نوع داروی مختلف از دست کم دو دسته مختلف از داروها به طور همزمان به بیمار تجویز می شود. با تغییر شکل دادن ویروس اچ آی وی، برخی از نمونه های این ویروس در مقابل داروها مقاوم می شوند. بنابراین شانس کنترل اچ آی وی در صورت استفاده از چند دارو بیشتر خواهد بود. در برخی موارد از آلودگی های تازه، ویروسهایی ردیابی شده اند که حتی پیش از آغاز معالجات در برابر داروهای موجود مقاومت نشان می دهند.
عوارض جانبی
عوارض جانبی شایع:
- تهوع، استفراغ، سردرد، خستگی مفرط، کهیر، اسهال، بی خوابی، بی حسی در اطراف دهان، درد معده
سایر عوارض جانبی
- التهاب لوزالمعده، آسیب به کبد و لوزالعمده، زخمهای درون دهان، تغییر شکل بدن، آسیب به سلولهای عصبی، کم خونی، درد عضلانی و ضعف.
منبع : پایگاه اطلاع رسانی ندا
همچنین مشاهده کنید
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
خرید میز و صندلی اداری
خرید بلیط هواپیما
گیت کنترل تردد
ایران مجلس شورای اسلامی حجاب مجلس دولت سیزدهم دولت رئیسی رئیس جمهور سیدابراهیم رئیسی گشت ارشاد پاکستان جمهوری اسلامی ایران
تهران قتل شهرداری تهران پلیس هواشناسی سیل کنکور فضای مجازی وزارت بهداشت سازمان سنجش زنان پایتخت
خودرو قیمت دلار قیمت خودرو بازار خودرو دلار بانک مرکزی قیمت طلا سایپا مسکن ارز تورم ایران خودرو
سینمای ایران سریال کیومرث پوراحمد تلویزیون سریال پایتخت قرآن کریم موسیقی سینما تئاتر ترانه علیدوستی کتاب مهران مدیری
کنکور ۱۴۰۳ اینترنت عبدالرسول پورعباس
اسرائیل رژیم صهیونیستی فلسطین غزه آمریکا جنگ غزه روسیه چین حماس اوکراین ترکیه ایالات متحده آمریکا
پرسپولیس فوتبال استقلال جام حذفی آلومینیوم اراک فوتسال بازی تیم ملی فوتسال ایران تراکتور باشگاه پرسپولیس بارسلونا لیورپول
هوش مصنوعی گوگل تبلیغات نخبگان مدیران خودرو فناوری اپل ناسا سامسونگ آیفون بنیاد ملی نخبگان
کاهش وزن روانشناسی بارداری مالاریا آلزایمر زوال عقل