جمعه, ۱۴ اردیبهشت, ۱۴۰۳ / 3 May, 2024
مجله ویستا
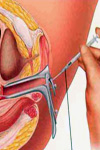
عفونت های دستگاه ادراری در حاملگی
عفونت های مجاری ادراری (UTI) از گرفتاری های عادی حاملگی هستند. این عفونت را می توان به سه نوع تقسیم نمود:
۱. باكتری یوری بدون علامت (ASB)
۲. سیستیت
۳. پیلونفرویت
از بین این، سه ASB عادی ترین نوع بوده و به علت خطر پیشرفت آن به پیلونفریت و احتمال ارتباط آن با زایمان زودتر از موعد و تولد بچه های با وزن كم، مورد توجه است.
UTI-I در خانم های غیر حامله
جنس مونث در هر سنی به جز دوران نوزادی بیشتر از جنس مذكر در خطر U TI است. در طول دهه سه و چهار زندگی، این تفاوت جنس در خانم ها در حداكثر درجه می باشد. خانم های جوان بیشترین وقوع UTI را داشته و به طور متوسط یك سال در میان یك عفونت دچار می شوند. راه معمول عفونت بالا رفتن باكتری ها از میاندوراه (پرینئوم) و عبور از پیشابراه (یورترا) و نهایتا تهاجم به مثانه است. عوامل چسبندگی گلیكولیپید توانایی بعضی از انواع اشریشیاكولی را برای اتصال به اپی تلیوم مجاری ادراری افزایش می دهند و لذا این نوع سویه ها بیشترین UTIs را ایجاد می كنند. عفونت ها غالبا در قسمت تحتانی دستگاه ادراری باقی می مانند ولی گاهی می توانند از طریق حالب بالاتر رفته و به قسمت ها فوقانی دستگاه ادراری رسیده و باعث پیلونفریت شوند. عفونت ها در دستگاه ادراری به ندرت از منشاء جریان خون هستند.
بعضی افراد برای ایجاد UTI بیشتر در معرض خطر هستند. ده تا بیست درصد خانم ها دارای اپی تلیومی هستند كه اشریشیاكولی یوروپاتوژنیك (بیماری زا برای مجاری ادراری) آسان تر به آن می چسبند و لذا بیشتر مستعد UTI می باشند. شخصی كه سابقه حداقل دو UTI را داشته باشد نشان دهنده داشتن این نوع اپی تلیوم است و می تواند پیشگویی كننده عفونت های شدید بعدی باشد. سایر عوامل خطر فیزیولوژیكی شناخته شده برای UTI شامل شرایطی است كه خطر آلوده شدن مثانه با اورگانیسم های میان دو راه را افزایش می دهد. فعالیت جنسی یكی از این شرایط بوده و خطر UTI در خانم ها را به طور وابسته به میزان فعالیت افزایش می دهد. عامل خطر فیزیولوژیك دیگر استاز ادرار در مثانه است كه رشد باكتریال را افزایش می دهد. به موقع خالی نكردن مثانه یا كامل خالی نكردن مثانه دو علت عادی استاز (توقف) ادرار هستند.
UTI-II در حاملگی
۱. اپید میولوژی
باكتری یوری قابل توجه عبارت از حضور بیش ۱۰۵ واحد تشكیل دهنده كولونی از یك اورگانیسم در هر میلی لیتر نمونه ادرار از وسط تخلیه (mid – stream) با رعایت جلوگیری از آلودگی (clean - cateh) می باشد چه علایم آلودگی وجود داشته و یا نداشته باشد. ASB عبارت از حضور باكتری یوری قابل توجه در غیاب علایم ادراری است. شیوع باكتری یوری در حاملگی شبیه به شیوع آن در غیر حامله فعال از لحاظ جنسی است. مطالعات نشان داده كه ۴ تا ۷ درصد خانم ها در طول حاملگی باكتری یوریك می شوند. این میزان در گروه هایی از مردم از طبقه اجتماعی ـ اقتصادی پایین با اریتروسیت داسی شكل یا مبتلا با دیابت دو برابر است. خانم هایی كه سابقه UTI داشته باشند بیشتر در خطر ابتلا به باكتری یوری در طول حاملگی می باشند.
باكتری یوری همراه با عارضه زایی قابل توجه برای مادر و جنین است و لذا تشخیص به موقع آن و ریشه كردن آن برای دوران آبستنی مهم است. در خانم های حامله ASB غالبا به پیلونفریت پیشرفت می كند.
۲. تغییرات آناتومیك / فیزیولوژیك UT در حاملگی
در دوران حاملگی UT متحمل چندین تغییر واضح می شود كه خطر UTI را افزایش می دهند. اولا تولید ادرار به علت افزایش حجم خون در حاملگی و افزایش سرعت فیلتراسیون گلومرولی زیاد می شود و ثانیا ادرار دوران حاملگی به علت گلیكوزوری حاملگی و بالا بودن غلظت اسیدهای امینه محیط كشت بهتری برای باكتری ها است. ثالثا حالب ها تحت تاثیر هورمون ها گشاده بوده و رحم بزرگ شده می تواند موجب انسداد فانكشنال حالب ها به ویژه در طرف راست شود. به علاوه مثانه یك خانم حامله قبل از آن كه احساس نیاز به تخلیه آن بكند دو برابر حالت نرمال حجم پر شدن دارد. این اثرات در مجموع منجر به ركود ادراری شده و محیط مناسبی برای رشد باكتری را فراهم می كنند و خانم حامله را مستعد عفونت های ادراری بالا رو و پیلونفریت می كنند.
۳. میكروبیولوژی
پاتوژن هایی كه در طول حاملگی كشت داده می شوند اغلب همان پاتوژن هایی هستند كه در خانم های غیر حامله یافت می شوند. بیشتر UTI به وسیله باكتری هایی ایجاد می شوند كه به طور طبیعی در كولون ساكن هستند. تقریبا ۸۰ یا ۹۰ درصد UTIs كسب شده از اجتماع (غیر بیمارستانی) به وسیله E. coli ایجاد می شوند. سایر اورگانیسم های گرم منفی مثل انواع پروتئوس، كلبسیلا پنومونیا و سودوموناس آئروژینوزا خیلی كمتر ایجاد عفونت می كنند مگر در بیماران با سیستم ایمنی معیوب یا بیمارانی كه سوند داخل مجاری ادراری داشته اند.
از اورگانیسم های گرم مثبت، استافیلوكوكوس ساپروفیتوس، استافیلوكوكوس اورئوس، استرپتوكوكوس های گروه B و انتروكوكوس فاسیوم یوروپاتوژن هستند ولی كمتر مسبب UTI می باشند. باكتری های بی هوازی بیشتر در روده وجود دارند و تقریبا هرگز باعث U TI در خانم های حامله نمی شوند ولی در دوران حاملگی این اورگانیسم ها را می توان از ۱۰ تا ۱۵ درصد ادرار خانم ها كشت داد.
۴. عوارض و عواقب UTIs
اگر چه به ندرت پیلونفریت از UTI ساده در خانم های غیر حامله حاصل می شود ولی وقوع آن در ضمن حاملگی حدود۱ تا ۴ درصد است. خانم های حامله تا موقعی كه درمان نشوند باكتری یوری مداوم داشته و در اكثر بیماران درمان نشده در تمام دوران آبستنی كشت مثبت باقی می ماند. با كشف ASB و ریشه كن كردن باكتری یوری خطر پیلونفریت كم می شود. به موجب بعضی از اطلاعات، ASB گذشته از آن كه می تواند به پیلونفریت پیشرفت كند، مادر را در خطر زایمان زودتر از موعد و تولد نوزاد با وزن كم قرار می دهد. ولی مكانیسم این ارتباط شناخته نشده است. به هر حال توصیه می شود كه در خانم های حامله ASB باید فعالانه اسكرین شده و درمان شوند.
۵. علایم UTIs
سیستیت به صورت دیزوری (دردناكی ادرار كردن)، هماچوری (وجود خون در ادرار)، تكرر ادرار، احساس ناگهانی تخلیه ادرار یا ناراحتی فوق عانه ای بروز می كند. علایمی كه تمركز عفونت به قسمت فوقانی دستگاه ادراری را نشان می دهند شامل وجود تب، لرز، درد شكم و درد پهلو یا استفراغ هستند. این علایم سیستمیك دال بر یك عفونت قسمت فوقانی دستگاه هستند. بیش از ۳۰ درصد زنان با علایم مبنی بر عفونت قسمت تحتانی دستگاه ادراری می توانند گرفتاری كلیوی داشته باشند و در بعضی از مطالعات، تا ۳/۱ بیماران مبتلا به عفونت های قسمت تحتانی دستگاه ادراری تب و درد پهلو داشته اند.۶. بازیابی UTI در حاملگی
برای تشخیص UTI در خانم های غیر حامله از urinalysis كه شامل dipstick و بررسی میكروسكپی یك نمونه سانتریفوژ شده ادرار است، dipstick كه وجود خون، نیتریت و لوكوسیت استراز (LE) در ادرار را بررسی می كند روش ساده بوده و از جمع آوری نمونه تا اعلام نتیجه تست كمتر از ۵ دقیقه طول می كشد. به علت نبود التهاب در ASB، این تست برای مشخص كردن ASB روش حساس نمی باشد. تست LE وجود یك استراز موجود در سلول های سفید خون (WBCs) را مشخص می كند. احتمالا بین شدت علایم و تعداد لوكوسیت ها در ادرار ارتباطی وجود دارد چون هر دو مربوط به التهاب دستگاه ادراری هستند. مثبت كاذب می تواند به خاطر آلودگی با لوكوسیت های واژینال و لوكوسیت ها از یورتریت كلامیدیایی و نیز با PH بالای ادرار، وجود مقدار زیاد گلوكز در ادرار یا وجود تتراسایكلین، سفالكسین، جنتامایسین، ایمی پنم یا كلاوولانات در ادرار ایجاد شود.
نیترات های غذایی از طریق ادرار دفع می شوند و توسط باكتری گرم منفی به نیتریت ها تبدیل می شوند. این تبدیل معمولا نیاز به تماس چند ساعته ادرار و اورگانیسم های گرم منفی دارد و لذا در بیماران مبتلا به UTI اولین نمونه ادرار صبحگاهی به احتمال زیاد برای وجود نیتریت ها مثبت است. انواع گرم مثبت و سودوموناس با این تست مشخص نمی شوند زیرا این باكتری ها نیترات را به نیتریت تبدیل نمی كنند. ویژگی این تست بیش از ۹۵ درصد است و لذا وقتی تست نیتریت مثبت باشد به احتمال زیاد UTI وجود دارد. مثبت بودن توام تست LE و نیتریت، پیشگویی كننده بهتر UTI است. بررسی میكروسكوپی مستقیم رسوب ناشی از سانتریفوژ ادرار برای دیدن سلول های سفید (puria)، گلبول های قرمز (hematuria)، باكتری ها (bacteriuria) و white cell casts به كار می رود. كشت ادرار تست انتخابی برای تشخیص ASB است.
درمان UTI در دوران حاملگی
بعد از آن كه باكتری یوری تشخیص داده شد هدف ریشه كن كردن آن در طول حاملگی است. بیمارانی كه كشت اولیه آن ها منفی باشد نیازی به اسكرین كردن بیشتر برای عفونت ندارند مگر آنكه بعدها علایم ادراری نشان دهند. خانم هایی كه كشت مثبت داشته باشند بایستی با آنتی بیوتیك های مناسب سریعا درمان شوند. در این مورد دو تصمیم باید گرفته شود: یكی انتخاب داروی ویژه و دیگری انتخاب مدت درمان، كه در مورد اول معمولا توافق عمومی وجود دارد ولی در مورد دوم توافق عمومی كم است. در حاملگی آنتی بیوتیك ها باید با توجه به اطلاعات درباره میزان خطرات و میزان سودمندی انتخاب شوند.
رفرنس های متعدد خوبی وجود دارند كه می توانند برای راهنمایی پزشكان در انتخاب آنتی بیوتیك در طول حاملگی و شیردهی مورد استفاده قرار گیرند:
۱. Briggs GB, Freeman RK, Yaffe SJ. Drugs in pregnancy and lactation: a reference guide to fetal and neonatal risk, ۵th ed. Balfimore: williams & wilkins, ۱۹۹۸.
۲. Lawrence RA. Breastfeeding: a guide for the medical profession, ۴ th ed. st. Louis: Mosby; ۱۹۹۴.
۳. Committee on drugs. The transfer of drugs and other chemicals into human milk, pediatrics, ۱۹۹۴; ۹۳: ۱۳۷ - ۱۵۰
رفرنس های به آسانی قابل دسترسی درباره مصرف دارو در حاملگی و شیردهی را می توان در اینترنت پیدا كرد:
(http://www.Perinatology.com/exposures/druglist.htm and http://www.rxlist.com).
تقریبا همه آنتی بیوتیك ها از جفت عبور می كنند و بسیاری از آن ها در شیر مادر شیرده وارد می شوند ولی همه آنتی بیوتیك ها همراه با ایجاد اثر سوء در جنین یا بچه های شیرخوار نمی باشند. باید انتخاب آنتی بیوتیك ها با دقت كافی انجام شود و همیشه خطرات درمان در مقابل سودمندی حاصله از آن ها مقابله نمود.
۱. داروهایی كه می توانند به عنوان درمان خط اول در حاملگی مصرف شوند:
آموكسی سیلین و آمپی سیلین
این داروها به سرعت از جفت گذشته و وارد جریان خون جنین می شوند. این آنتی بیوتیك ها بدون اینكه سمیتی داشته باشند وسیعا در دوران حاملگی مصرف شده اند. آموكسی سیلین و آمپی سیلین در شیر انسان به مقدار خیلی كم دفع می شوند و اثرات سوء خیلی كم دارند. به طور كلی این دو دارو برای مصرف در خانم های شیرده سالم به نظر می رسند.
آموكسی سیلین و كلاوولانات پتاسیم
هر دو عامل از جفت به سرعت عبور می كنند ولی مطالعات كافی و خوب كنترل شده در خانم های حامله وجود ندارد و لذا این دارو فقط در صورتی باید مصرف شوند كه واقعا مورد نیاز باشد. در تحقیقات بالینی كه آموكسی سیلین و كلاوولانات پتاسیم را به كار گرفته اند سمیت جنینی یا مادری قابل توجهی را پیدا نكرده اند.
سفالوسپورین ها
سفالوسپورین ها وسیعا در درمان خانم های حامله به كار رفته اند. این آنتی بیوتیك ها موثر بوده و تا به امروز گزارشاتی دال بر اثرات جانبی به جنین وجود ندارد. به نظر می رسد كه سفالوسپورین ها در طول حاملگی سالم هستند ولی مطالعات كافی و خوب كنترل شده در خانم های حامله انجام نگرفته است.
سفالوسپورین ها با غلظت كم به داخل شیر مادر ترشح می شوند ولی در بچه ظاهرا اثر سوء چندانی ندارند و می توانند برای مصرف در خانم های شیرده سالم باشند.
اریترومایسین و ازی ترومایسین
این داروها با غلظت كم از جفت عبور می كنند. اریترومایسین در حاملگی وسیعا مصرف می شود و به نظر سالم می رسد. مطالعات نشان داده كه ازی ترومایسین در طول حاملگی بهتر از اریترومایسین تحمل می شود زیرا وقوع اثرات جانبی گوارشی آن كمتر است. اریترومایسین نیز به داخل شیر انسان وارد می شود و به خاطر حلالیت در چربی به نظر می رسد كه در شیر تغلیظ می گردد. ازی ترومایسین برای مصرف در بچه های ۶ ماهه و بزرگتر تایید شده ولی مطالعاتی درباره مصرف آن در مادران شیرده در دسترس نمی باشد.
نیتروفورانتوئین
اطلاعاتی كه این دارو را به نقص های مادرزادی ربط دهند وجود ندارد. نیتروفورانتوئین اطفال با كمبود G۶PD را در معرض خطر آنمی همولیتیك قرار می دهد ولی درباره همولیز در بچه هایی كه از این دارو دریافت كرده اند گزارشاتی وجود ندارد. بنابراین، به طور كلی نیتروفورانتوئین برای مصرف در دوران حاملگی سالم به حساب می آید. نیتروفورانتوئین در شیر مادر با مقدار كم وارد می شود و به نظر می رسد مصرف آن در مادران شیرده سالم باشد به شرطی كه بچه های آن ها كمبود G۶PD نداشته باشد.۲. آنتی بیوتیك هایی كه می توانند به عنوان درمان خط دوم در حاملگی مصرف شوند:
آمینوگلیكوزیدها
آمینوگلیكوزیدها به سرعت از جفت عبور می كنند. به نظر می رسد كه دارای خطری ویژه در ارتباط با حاملگی نباشند ولی نباید به علت وجود خطر سمیت كلیوی و گوشی به عنوان درمان خط اول مصرف شود. برای سمیت گوشی جنتامایسین در اثر تماس جنین با این دارو مدركی وجود ندارد ولی گزارشاتی دال بر كری مادرزادی برگشت ناپذیر در بچه هایی كه مادر آن ها در طول حاملگی استرپتومایسین دریافت كرده وجود دارد. درمان با سایر آمینوگلیكوزیدها روی جنین، نوزاد یا مادر حامله اثر جانبی جدی ایجاد نكرده است. آمینوگلیكوزیدها با مقادیر كم وارد شیر می شوند ولی پس از وارد شدن به دستگاه گوارش بچه شیرخوار جذب روده ای ناچیزی دارند. به نظر می رسد مصرف این داروها در مادران شیرخوار سالم باشد.
تری متوپریم (TMP)
TMP ذاتا یك تراتوژن است و اگر امكان داشته باشد از مصرف آن در طول سه ماهه اول حاملگی باید اجتناب شود. TMP از جفت عبور كرده و منجر به ایجاد غلظت جنینی معادل ۷۰ تا ۹۰ درصد غلظت خونی مادر می شود. گرچه مطالعات وسیع و خوب كنترل شده ای درباره مصرف TMP در خانم های حامله وجود ندارد ولی یك مطالعه گذشته نگر افزایشی را در ناهنجاری های مادر زادی نشان نمی دهد. TMP با غلظت خیلی كم به شیر انسان وارد می شود. خطر آن در بچه های شیر خوار ظاهرا ناچیز است.
تری متوپریم/ سولفامتوكسازول (TMP/SMX)
TMP/SMX در حاملگی وسیعا مصرف شده ولی به خاطر اثر ضد فولاتی تری متوپریم و خاصیت هیپربیلی روبینمی زایی سولفونامیدها در اواخر حاملگی، این فرآورده فقط در سه ماهه دوم توصیه می شود. گرچه مطالعات وسیع و خوب كنترل شده ای در مورد مصرفTMP/SMX در خانم های حامله وجود ندارد ولی یك مطالعه گذشته نگر گزارش كرده كه افزایشی در وقوع ناهنجاری های مادرزادی به وجود نمی آید. غلظت كم SMX به داخل شیر مادر وارد می شود. گزارش نادری درباره اثرات سوء آن در بچه های شیرخوار وجود دارد. اگر چه در مورد اطفال نارس، اطفال مبتلا به هیپربیلی یا اطفال مبتلا به كمبود گلوكز ۶ـ فسفات دهیدروژناز از مصرف این فرآورده در دوران شیردهی اجتناب شود. مصرف آن در موارد دیگر در دوران شیردهی سالم می باشد.
راه درمان و مدت درمان
درباره مدت زمان UTIs، بسته به این كه بیمار بیماری قسمت فوقانی یا تحتانی دستگاه ادراری داشته و حامله باشد درمان های ۱ تا ۱۰ روزه متعدد توصیه شده اند. به نظر می رسد كه در بیشتر موارد ASB یا سیستیت سه روزه درمان با آنتی بیوتیك متناسب باشد. با درمان سه روزه میزان درمان نزدیك به درمان ۷ تا ۱۰ روزه بوده ولی عوارض ناشی از آنتی بیوتیك به مراتب كمتر می باشد. از درمان با تك دوز نیز دفاع شده ولی میزان بهبودی كمتر از درمان چند روزه است. TMP/SMX با ارزش ترین درمان ها است زیرا هزینه درمان با آن كم، میزان بهبودی بالا و اثرات جانبی در حد متوسط است.
درمان ASB و سیستیت
با توجه به این كه آنتی بیوتیك تراپی این دو مورد شبیه هم است بحث درمان این دو را در یك جا انجام می دهیم. گرچه در مورد دوره درمان اختلاف نظر وجود دارد ولی درباره این كه كدام آنتی بیوتیك ها موثرند توافق وجود دارد. مطالعات نشان داده كه TMP/SMX، سفالوسپورین ها و نیتروفورانتوئین سالم و موثرند. با توجه به این كه ۲۰ تا ۳۰ درصد گرم منفی هایی كه موجب UTI می شوند به آموكسی سیلین مقاوم هستند این دارو انتخاب تجربی خوبی نیست.
درمان تك دوز از راه خوراكی برای كمك به تبعیت بیمار از برنامه درمان و كم كردن اثرات سوء درمان مورد دفاع است. بیشتر مطالعات كه درمان قابل توجه گزارش نكرده اند ولی مطالعات در مقیاس كوچك بوده اند و نبود تفاوت شاید از فقدان توانایی آماری بوده است.
گرچه محققین در مطالعات مختلف نتوانسته اند تفاوتی بین سودمندی بین تك دوز درمانی و درمان های ۴ تا ۷ روزه را نشان دهند ولی متذكر شده اند كه در مطالعات مختلف عدم تجانس قابل توجهی وجود داشته است. در نتیجه، گزارش شده كه سودمندی درمان تك دوز تایید نشده و در حال حاضر درمان خانم های مبتلا به ASB یا سیستیت ۳ تا ۵ روزه مناسب تشخیص داده شده است. مهم تر از دوره درمان، تعقیب كردن یا زیر نظر داشتن بیماران است زیرا خانم ها شدیدا در معرض عود عفونت و عارضه زایی ناشی از UTI در طول حاملگی می باشند.
پیلونفریت
متداول این است كه همه خانم های حامله مبتلا به پیلونفریت در بیمارستان بستری شده و درمان داخل وریدی، هیدراسیون داخل وریدی و زیر نظر داشتن بیماران از نزدیك انجام شود. انتخاب اولیه آنتی بیوتیك باید آمپی سیلین و جنتامایسین یا یك سفالوسپورین تزریقی باشد.
پنجاه درصد این بیماران باكتری خواهند داشت بنابراین كشت خونی باید قبل از شروع آنتی بیوتیك تزریقی انجام شود. آنتی بیوتیك های وریدی تا موقعی باید ادامه یابند كه تب بیمار به مدت ۲۴ از بین رفته باشد كه در این صورت می توان درمان را به درمان خوراكی به مدت ۱۰ تا ۱۴ روز عوض نمود. خانم های مبتلا به پیلونفریت معمولا در اثر تب و استفراغ همراه عفونت همزمان دچار كم شدن آب بدن هستند و لذا رهیدراتاسیون داخل وریدی با نرمال سالین برای اصلاح پرفیوژن اعضاء حیاتی از جمله رحم توصیه می شود.
علی رغم وجود سپتی سمی، تعداد كمی از خانم های باردار به شوك سپتیك دچار می شوند. تب معمولا تا روز دوم بستری شدن در بیمارستان ادامه می یابد و متوسط دوره بستری شدن ۴ روز است. در عرض ۲۴ ساعت پس از شروع مصرف آنتی بیوتیك ها، تقریبا نصف بیماران بدون تب شده و در عرض ۴۸ ساعت ۸۵ درصد خانم ها دیگر تب نخواهند داشت. در یك چهارم خانم های مبتلا به پیلونفریت، بدكاری زودگذر كلیوی اتفاق می افتد ولی این بدكاری موقتی است و سریعا فروكش می یابد. وقتی بیماران پس از ۷۲ ساعت درمان تزریقی بهبودی نیابند تصور می شود كه یك آبسه Perinephric، یك آبسه داخل كلیوی، ناهنجاری تشریحی تشخیص داده نشده و یا انسداد حالبی وجود دارد. سونوگرافی می تواند برای مشخص كردن این گرفتاری ها به كار گرفته شود. آبسه یا انسداد یك مشاوره اورولوژیك را ایجاب می كند. عفونت های كمپلكس باید حداقل ۲۱ روز درمان شوند. مطالعات متعدد نشان داده اند كه درمان خانم های حامله به صورت سرپایی نیز می تواند سالم ولی ارزان تر از بستری شدن در بیمارستان می باشد. در یك مطالعه روی ۹۰ خانم بستری در بیمارستان، عده ای با سفالكسین خوراكی و عده ای با سفالوتین تزریقی درمان شده و همه آن ها یك هیدراسیون اولیه با نرمال سالین داشته اند و میزان بهبودی در هر دو گروه تقریبا برابر و بیش از ۹۰ درصد بوده است. اخیرا سف تری آكسون یك بار در روز با دوزهای متعدد سفازولین نیز مقایسه شده است. در این مطالعه ۱۷۸ بیمار از لحاظ طول عارضه تب و مدت بستری شدن تقاوتی با هم نشان نداده اند و لذا پیشنهاد شده امكان دارد بیماران مبتلا به پیلونفریت را كه با مصرف سیستمیك آنتی بیوتیك ها درمان می شوند به صورت سرپایی درمان كرد.
زیر نظر داشتن بیماران پس از درمان UTI در دوران حاملگی
تكرار كشت ادرار ۷ روز بعد از درمان جهت تایید ریشه كن شدن باكتری یوری باید انجام شود. در ۲۰ درصد خانم ها پس از ۳ تا ۵ روز درمان با آنتی بیوتیك های خوراكی عفونت های مزمن وجود خواهند داشت كه در این صورت یك دوره آنتی بیوتیك درمانی با استفاده از یك داروی متفاوت و بر اساس حساسیت اعلام شده توسط آزمایشگاه میكروبیولوژی باید به مدت ۷ تا ۱۰ روز انجام شود. از آن جایی كه یك سوم خانم ها كه در طول حاملگی خود برای اولین بار دچار UTI می شوند یك عود نشان خواهند داد باید از همه آن ها تا موقع زایمان ماهی یك كشت ادرار انجام شود. خطر عود ارتباطی به مدت درمان ندارد. اگر تكرار كشت نشان دهد كه عفونت وجود دارد حساسیت های آنتی بیوتیكی باید مجددا بررسی شده و باكتری یوری با داروی متفاوتی درمان شود. آنتی بیوتیك درمانی ساپرسیو برای تمام طول حاملگی در بیماران كاربرد دارد كه آن ها بیش از یك عود باكتری یوری را تجربه می كنند.
روش جایگزین به جای استفاده از پروفیلاكسی عبارت از استفاده از یك تك دوز پس از مقاربت (a single postcoital dose) از سفالكسین (۲۵۰ میلی گرم) یا ۵۰ میلی گرم نیتروفورانتوئین است. درمان پس از مقاربت موثر بوده و خانم حامله را در معرض مقادیر كوچك تر آنتی بیوتیك ها (در مقایسه با دوزهای روزانه) قرار می دهد.
خلاصه
گرچه حاملگی به میزان وسیعی همراه با باكتری یوری نیست ولی خانم های مبتلا به ASB زیاد در خطر پیدایش پیلونفریت هستند. تشخیص و درمان به طور قابل توجهی عارضه زایی باكتری یوری را كاهش می دهد. كشت استاندارد ادرار كه در حوالی هفته ۱۶ حاملگی انجام می شود یك تست اسكرینینگ مناسبی است. هر خانم حامله مبتلا به ASB باید یك دوره ۳ تا ۵ روزه با آنتی بیوتیك درمان شود. اگر دوره اولیه آنتی بیوتیك ها منجر به ایجاد ادرار استریل نشود دوره دوم آنتی بیوتیك درمانی باید انجام شود. زیر نظر داشتن بیمار از طریق كشت ادرار باید پس از هر دوره درمان انجام شود تا از ریشه كن شدن عفونت اطمینان حاصل شود. پیلونفریت نیاز به درمان تزریقی سریع با آنتی بیوتیك و رهیدراتاسیون دارد. سفالوسپورین یا آمپی سیلین و جنتامایسین در طول حاملگی سالم و موثر هستند.
منبع
Bergus G. Urinary tract infections in pregnancy, in: yankouitz et al, Drug Therapy in pregnancy, Third edition, ۲۰۰۱, ۶۳ - ۷۲.
ترجمه: دكتر مرتضی ثمینی
۱. باكتری یوری بدون علامت (ASB)
۲. سیستیت
۳. پیلونفرویت
از بین این، سه ASB عادی ترین نوع بوده و به علت خطر پیشرفت آن به پیلونفریت و احتمال ارتباط آن با زایمان زودتر از موعد و تولد بچه های با وزن كم، مورد توجه است.
UTI-I در خانم های غیر حامله
جنس مونث در هر سنی به جز دوران نوزادی بیشتر از جنس مذكر در خطر U TI است. در طول دهه سه و چهار زندگی، این تفاوت جنس در خانم ها در حداكثر درجه می باشد. خانم های جوان بیشترین وقوع UTI را داشته و به طور متوسط یك سال در میان یك عفونت دچار می شوند. راه معمول عفونت بالا رفتن باكتری ها از میاندوراه (پرینئوم) و عبور از پیشابراه (یورترا) و نهایتا تهاجم به مثانه است. عوامل چسبندگی گلیكولیپید توانایی بعضی از انواع اشریشیاكولی را برای اتصال به اپی تلیوم مجاری ادراری افزایش می دهند و لذا این نوع سویه ها بیشترین UTIs را ایجاد می كنند. عفونت ها غالبا در قسمت تحتانی دستگاه ادراری باقی می مانند ولی گاهی می توانند از طریق حالب بالاتر رفته و به قسمت ها فوقانی دستگاه ادراری رسیده و باعث پیلونفریت شوند. عفونت ها در دستگاه ادراری به ندرت از منشاء جریان خون هستند.
بعضی افراد برای ایجاد UTI بیشتر در معرض خطر هستند. ده تا بیست درصد خانم ها دارای اپی تلیومی هستند كه اشریشیاكولی یوروپاتوژنیك (بیماری زا برای مجاری ادراری) آسان تر به آن می چسبند و لذا بیشتر مستعد UTI می باشند. شخصی كه سابقه حداقل دو UTI را داشته باشد نشان دهنده داشتن این نوع اپی تلیوم است و می تواند پیشگویی كننده عفونت های شدید بعدی باشد. سایر عوامل خطر فیزیولوژیكی شناخته شده برای UTI شامل شرایطی است كه خطر آلوده شدن مثانه با اورگانیسم های میان دو راه را افزایش می دهد. فعالیت جنسی یكی از این شرایط بوده و خطر UTI در خانم ها را به طور وابسته به میزان فعالیت افزایش می دهد. عامل خطر فیزیولوژیك دیگر استاز ادرار در مثانه است كه رشد باكتریال را افزایش می دهد. به موقع خالی نكردن مثانه یا كامل خالی نكردن مثانه دو علت عادی استاز (توقف) ادرار هستند.
UTI-II در حاملگی
۱. اپید میولوژی
باكتری یوری قابل توجه عبارت از حضور بیش ۱۰۵ واحد تشكیل دهنده كولونی از یك اورگانیسم در هر میلی لیتر نمونه ادرار از وسط تخلیه (mid – stream) با رعایت جلوگیری از آلودگی (clean - cateh) می باشد چه علایم آلودگی وجود داشته و یا نداشته باشد. ASB عبارت از حضور باكتری یوری قابل توجه در غیاب علایم ادراری است. شیوع باكتری یوری در حاملگی شبیه به شیوع آن در غیر حامله فعال از لحاظ جنسی است. مطالعات نشان داده كه ۴ تا ۷ درصد خانم ها در طول حاملگی باكتری یوریك می شوند. این میزان در گروه هایی از مردم از طبقه اجتماعی ـ اقتصادی پایین با اریتروسیت داسی شكل یا مبتلا با دیابت دو برابر است. خانم هایی كه سابقه UTI داشته باشند بیشتر در خطر ابتلا به باكتری یوری در طول حاملگی می باشند.
باكتری یوری همراه با عارضه زایی قابل توجه برای مادر و جنین است و لذا تشخیص به موقع آن و ریشه كردن آن برای دوران آبستنی مهم است. در خانم های حامله ASB غالبا به پیلونفریت پیشرفت می كند.
۲. تغییرات آناتومیك / فیزیولوژیك UT در حاملگی
در دوران حاملگی UT متحمل چندین تغییر واضح می شود كه خطر UTI را افزایش می دهند. اولا تولید ادرار به علت افزایش حجم خون در حاملگی و افزایش سرعت فیلتراسیون گلومرولی زیاد می شود و ثانیا ادرار دوران حاملگی به علت گلیكوزوری حاملگی و بالا بودن غلظت اسیدهای امینه محیط كشت بهتری برای باكتری ها است. ثالثا حالب ها تحت تاثیر هورمون ها گشاده بوده و رحم بزرگ شده می تواند موجب انسداد فانكشنال حالب ها به ویژه در طرف راست شود. به علاوه مثانه یك خانم حامله قبل از آن كه احساس نیاز به تخلیه آن بكند دو برابر حالت نرمال حجم پر شدن دارد. این اثرات در مجموع منجر به ركود ادراری شده و محیط مناسبی برای رشد باكتری را فراهم می كنند و خانم حامله را مستعد عفونت های ادراری بالا رو و پیلونفریت می كنند.
۳. میكروبیولوژی
پاتوژن هایی كه در طول حاملگی كشت داده می شوند اغلب همان پاتوژن هایی هستند كه در خانم های غیر حامله یافت می شوند. بیشتر UTI به وسیله باكتری هایی ایجاد می شوند كه به طور طبیعی در كولون ساكن هستند. تقریبا ۸۰ یا ۹۰ درصد UTIs كسب شده از اجتماع (غیر بیمارستانی) به وسیله E. coli ایجاد می شوند. سایر اورگانیسم های گرم منفی مثل انواع پروتئوس، كلبسیلا پنومونیا و سودوموناس آئروژینوزا خیلی كمتر ایجاد عفونت می كنند مگر در بیماران با سیستم ایمنی معیوب یا بیمارانی كه سوند داخل مجاری ادراری داشته اند.
از اورگانیسم های گرم مثبت، استافیلوكوكوس ساپروفیتوس، استافیلوكوكوس اورئوس، استرپتوكوكوس های گروه B و انتروكوكوس فاسیوم یوروپاتوژن هستند ولی كمتر مسبب UTI می باشند. باكتری های بی هوازی بیشتر در روده وجود دارند و تقریبا هرگز باعث U TI در خانم های حامله نمی شوند ولی در دوران حاملگی این اورگانیسم ها را می توان از ۱۰ تا ۱۵ درصد ادرار خانم ها كشت داد.
۴. عوارض و عواقب UTIs
اگر چه به ندرت پیلونفریت از UTI ساده در خانم های غیر حامله حاصل می شود ولی وقوع آن در ضمن حاملگی حدود۱ تا ۴ درصد است. خانم های حامله تا موقعی كه درمان نشوند باكتری یوری مداوم داشته و در اكثر بیماران درمان نشده در تمام دوران آبستنی كشت مثبت باقی می ماند. با كشف ASB و ریشه كن كردن باكتری یوری خطر پیلونفریت كم می شود. به موجب بعضی از اطلاعات، ASB گذشته از آن كه می تواند به پیلونفریت پیشرفت كند، مادر را در خطر زایمان زودتر از موعد و تولد نوزاد با وزن كم قرار می دهد. ولی مكانیسم این ارتباط شناخته نشده است. به هر حال توصیه می شود كه در خانم های حامله ASB باید فعالانه اسكرین شده و درمان شوند.
۵. علایم UTIs
سیستیت به صورت دیزوری (دردناكی ادرار كردن)، هماچوری (وجود خون در ادرار)، تكرر ادرار، احساس ناگهانی تخلیه ادرار یا ناراحتی فوق عانه ای بروز می كند. علایمی كه تمركز عفونت به قسمت فوقانی دستگاه ادراری را نشان می دهند شامل وجود تب، لرز، درد شكم و درد پهلو یا استفراغ هستند. این علایم سیستمیك دال بر یك عفونت قسمت فوقانی دستگاه هستند. بیش از ۳۰ درصد زنان با علایم مبنی بر عفونت قسمت تحتانی دستگاه ادراری می توانند گرفتاری كلیوی داشته باشند و در بعضی از مطالعات، تا ۳/۱ بیماران مبتلا به عفونت های قسمت تحتانی دستگاه ادراری تب و درد پهلو داشته اند.۶. بازیابی UTI در حاملگی
برای تشخیص UTI در خانم های غیر حامله از urinalysis كه شامل dipstick و بررسی میكروسكپی یك نمونه سانتریفوژ شده ادرار است، dipstick كه وجود خون، نیتریت و لوكوسیت استراز (LE) در ادرار را بررسی می كند روش ساده بوده و از جمع آوری نمونه تا اعلام نتیجه تست كمتر از ۵ دقیقه طول می كشد. به علت نبود التهاب در ASB، این تست برای مشخص كردن ASB روش حساس نمی باشد. تست LE وجود یك استراز موجود در سلول های سفید خون (WBCs) را مشخص می كند. احتمالا بین شدت علایم و تعداد لوكوسیت ها در ادرار ارتباطی وجود دارد چون هر دو مربوط به التهاب دستگاه ادراری هستند. مثبت كاذب می تواند به خاطر آلودگی با لوكوسیت های واژینال و لوكوسیت ها از یورتریت كلامیدیایی و نیز با PH بالای ادرار، وجود مقدار زیاد گلوكز در ادرار یا وجود تتراسایكلین، سفالكسین، جنتامایسین، ایمی پنم یا كلاوولانات در ادرار ایجاد شود.
نیترات های غذایی از طریق ادرار دفع می شوند و توسط باكتری گرم منفی به نیتریت ها تبدیل می شوند. این تبدیل معمولا نیاز به تماس چند ساعته ادرار و اورگانیسم های گرم منفی دارد و لذا در بیماران مبتلا به UTI اولین نمونه ادرار صبحگاهی به احتمال زیاد برای وجود نیتریت ها مثبت است. انواع گرم مثبت و سودوموناس با این تست مشخص نمی شوند زیرا این باكتری ها نیترات را به نیتریت تبدیل نمی كنند. ویژگی این تست بیش از ۹۵ درصد است و لذا وقتی تست نیتریت مثبت باشد به احتمال زیاد UTI وجود دارد. مثبت بودن توام تست LE و نیتریت، پیشگویی كننده بهتر UTI است. بررسی میكروسكوپی مستقیم رسوب ناشی از سانتریفوژ ادرار برای دیدن سلول های سفید (puria)، گلبول های قرمز (hematuria)، باكتری ها (bacteriuria) و white cell casts به كار می رود. كشت ادرار تست انتخابی برای تشخیص ASB است.
درمان UTI در دوران حاملگی
بعد از آن كه باكتری یوری تشخیص داده شد هدف ریشه كن كردن آن در طول حاملگی است. بیمارانی كه كشت اولیه آن ها منفی باشد نیازی به اسكرین كردن بیشتر برای عفونت ندارند مگر آنكه بعدها علایم ادراری نشان دهند. خانم هایی كه كشت مثبت داشته باشند بایستی با آنتی بیوتیك های مناسب سریعا درمان شوند. در این مورد دو تصمیم باید گرفته شود: یكی انتخاب داروی ویژه و دیگری انتخاب مدت درمان، كه در مورد اول معمولا توافق عمومی وجود دارد ولی در مورد دوم توافق عمومی كم است. در حاملگی آنتی بیوتیك ها باید با توجه به اطلاعات درباره میزان خطرات و میزان سودمندی انتخاب شوند.
رفرنس های متعدد خوبی وجود دارند كه می توانند برای راهنمایی پزشكان در انتخاب آنتی بیوتیك در طول حاملگی و شیردهی مورد استفاده قرار گیرند:
۱. Briggs GB, Freeman RK, Yaffe SJ. Drugs in pregnancy and lactation: a reference guide to fetal and neonatal risk, ۵th ed. Balfimore: williams & wilkins, ۱۹۹۸.
۲. Lawrence RA. Breastfeeding: a guide for the medical profession, ۴ th ed. st. Louis: Mosby; ۱۹۹۴.
۳. Committee on drugs. The transfer of drugs and other chemicals into human milk, pediatrics, ۱۹۹۴; ۹۳: ۱۳۷ - ۱۵۰
رفرنس های به آسانی قابل دسترسی درباره مصرف دارو در حاملگی و شیردهی را می توان در اینترنت پیدا كرد:
(http://www.Perinatology.com/exposures/druglist.htm and http://www.rxlist.com).
تقریبا همه آنتی بیوتیك ها از جفت عبور می كنند و بسیاری از آن ها در شیر مادر شیرده وارد می شوند ولی همه آنتی بیوتیك ها همراه با ایجاد اثر سوء در جنین یا بچه های شیرخوار نمی باشند. باید انتخاب آنتی بیوتیك ها با دقت كافی انجام شود و همیشه خطرات درمان در مقابل سودمندی حاصله از آن ها مقابله نمود.
۱. داروهایی كه می توانند به عنوان درمان خط اول در حاملگی مصرف شوند:
آموكسی سیلین و آمپی سیلین
این داروها به سرعت از جفت گذشته و وارد جریان خون جنین می شوند. این آنتی بیوتیك ها بدون اینكه سمیتی داشته باشند وسیعا در دوران حاملگی مصرف شده اند. آموكسی سیلین و آمپی سیلین در شیر انسان به مقدار خیلی كم دفع می شوند و اثرات سوء خیلی كم دارند. به طور كلی این دو دارو برای مصرف در خانم های شیرده سالم به نظر می رسند.
آموكسی سیلین و كلاوولانات پتاسیم
هر دو عامل از جفت به سرعت عبور می كنند ولی مطالعات كافی و خوب كنترل شده در خانم های حامله وجود ندارد و لذا این دارو فقط در صورتی باید مصرف شوند كه واقعا مورد نیاز باشد. در تحقیقات بالینی كه آموكسی سیلین و كلاوولانات پتاسیم را به كار گرفته اند سمیت جنینی یا مادری قابل توجهی را پیدا نكرده اند.
سفالوسپورین ها
سفالوسپورین ها وسیعا در درمان خانم های حامله به كار رفته اند. این آنتی بیوتیك ها موثر بوده و تا به امروز گزارشاتی دال بر اثرات جانبی به جنین وجود ندارد. به نظر می رسد كه سفالوسپورین ها در طول حاملگی سالم هستند ولی مطالعات كافی و خوب كنترل شده در خانم های حامله انجام نگرفته است.
سفالوسپورین ها با غلظت كم به داخل شیر مادر ترشح می شوند ولی در بچه ظاهرا اثر سوء چندانی ندارند و می توانند برای مصرف در خانم های شیرده سالم باشند.
اریترومایسین و ازی ترومایسین
این داروها با غلظت كم از جفت عبور می كنند. اریترومایسین در حاملگی وسیعا مصرف می شود و به نظر سالم می رسد. مطالعات نشان داده كه ازی ترومایسین در طول حاملگی بهتر از اریترومایسین تحمل می شود زیرا وقوع اثرات جانبی گوارشی آن كمتر است. اریترومایسین نیز به داخل شیر انسان وارد می شود و به خاطر حلالیت در چربی به نظر می رسد كه در شیر تغلیظ می گردد. ازی ترومایسین برای مصرف در بچه های ۶ ماهه و بزرگتر تایید شده ولی مطالعاتی درباره مصرف آن در مادران شیرده در دسترس نمی باشد.
نیتروفورانتوئین
اطلاعاتی كه این دارو را به نقص های مادرزادی ربط دهند وجود ندارد. نیتروفورانتوئین اطفال با كمبود G۶PD را در معرض خطر آنمی همولیتیك قرار می دهد ولی درباره همولیز در بچه هایی كه از این دارو دریافت كرده اند گزارشاتی وجود ندارد. بنابراین، به طور كلی نیتروفورانتوئین برای مصرف در دوران حاملگی سالم به حساب می آید. نیتروفورانتوئین در شیر مادر با مقدار كم وارد می شود و به نظر می رسد مصرف آن در مادران شیرده سالم باشد به شرطی كه بچه های آن ها كمبود G۶PD نداشته باشد.۲. آنتی بیوتیك هایی كه می توانند به عنوان درمان خط دوم در حاملگی مصرف شوند:
آمینوگلیكوزیدها
آمینوگلیكوزیدها به سرعت از جفت عبور می كنند. به نظر می رسد كه دارای خطری ویژه در ارتباط با حاملگی نباشند ولی نباید به علت وجود خطر سمیت كلیوی و گوشی به عنوان درمان خط اول مصرف شود. برای سمیت گوشی جنتامایسین در اثر تماس جنین با این دارو مدركی وجود ندارد ولی گزارشاتی دال بر كری مادرزادی برگشت ناپذیر در بچه هایی كه مادر آن ها در طول حاملگی استرپتومایسین دریافت كرده وجود دارد. درمان با سایر آمینوگلیكوزیدها روی جنین، نوزاد یا مادر حامله اثر جانبی جدی ایجاد نكرده است. آمینوگلیكوزیدها با مقادیر كم وارد شیر می شوند ولی پس از وارد شدن به دستگاه گوارش بچه شیرخوار جذب روده ای ناچیزی دارند. به نظر می رسد مصرف این داروها در مادران شیرخوار سالم باشد.
تری متوپریم (TMP)
TMP ذاتا یك تراتوژن است و اگر امكان داشته باشد از مصرف آن در طول سه ماهه اول حاملگی باید اجتناب شود. TMP از جفت عبور كرده و منجر به ایجاد غلظت جنینی معادل ۷۰ تا ۹۰ درصد غلظت خونی مادر می شود. گرچه مطالعات وسیع و خوب كنترل شده ای درباره مصرف TMP در خانم های حامله وجود ندارد ولی یك مطالعه گذشته نگر افزایشی را در ناهنجاری های مادر زادی نشان نمی دهد. TMP با غلظت خیلی كم به شیر انسان وارد می شود. خطر آن در بچه های شیر خوار ظاهرا ناچیز است.
تری متوپریم/ سولفامتوكسازول (TMP/SMX)
TMP/SMX در حاملگی وسیعا مصرف شده ولی به خاطر اثر ضد فولاتی تری متوپریم و خاصیت هیپربیلی روبینمی زایی سولفونامیدها در اواخر حاملگی، این فرآورده فقط در سه ماهه دوم توصیه می شود. گرچه مطالعات وسیع و خوب كنترل شده ای در مورد مصرفTMP/SMX در خانم های حامله وجود ندارد ولی یك مطالعه گذشته نگر گزارش كرده كه افزایشی در وقوع ناهنجاری های مادرزادی به وجود نمی آید. غلظت كم SMX به داخل شیر مادر وارد می شود. گزارش نادری درباره اثرات سوء آن در بچه های شیرخوار وجود دارد. اگر چه در مورد اطفال نارس، اطفال مبتلا به هیپربیلی یا اطفال مبتلا به كمبود گلوكز ۶ـ فسفات دهیدروژناز از مصرف این فرآورده در دوران شیردهی اجتناب شود. مصرف آن در موارد دیگر در دوران شیردهی سالم می باشد.
راه درمان و مدت درمان
درباره مدت زمان UTIs، بسته به این كه بیمار بیماری قسمت فوقانی یا تحتانی دستگاه ادراری داشته و حامله باشد درمان های ۱ تا ۱۰ روزه متعدد توصیه شده اند. به نظر می رسد كه در بیشتر موارد ASB یا سیستیت سه روزه درمان با آنتی بیوتیك متناسب باشد. با درمان سه روزه میزان درمان نزدیك به درمان ۷ تا ۱۰ روزه بوده ولی عوارض ناشی از آنتی بیوتیك به مراتب كمتر می باشد. از درمان با تك دوز نیز دفاع شده ولی میزان بهبودی كمتر از درمان چند روزه است. TMP/SMX با ارزش ترین درمان ها است زیرا هزینه درمان با آن كم، میزان بهبودی بالا و اثرات جانبی در حد متوسط است.
درمان ASB و سیستیت
با توجه به این كه آنتی بیوتیك تراپی این دو مورد شبیه هم است بحث درمان این دو را در یك جا انجام می دهیم. گرچه در مورد دوره درمان اختلاف نظر وجود دارد ولی درباره این كه كدام آنتی بیوتیك ها موثرند توافق وجود دارد. مطالعات نشان داده كه TMP/SMX، سفالوسپورین ها و نیتروفورانتوئین سالم و موثرند. با توجه به این كه ۲۰ تا ۳۰ درصد گرم منفی هایی كه موجب UTI می شوند به آموكسی سیلین مقاوم هستند این دارو انتخاب تجربی خوبی نیست.
درمان تك دوز از راه خوراكی برای كمك به تبعیت بیمار از برنامه درمان و كم كردن اثرات سوء درمان مورد دفاع است. بیشتر مطالعات كه درمان قابل توجه گزارش نكرده اند ولی مطالعات در مقیاس كوچك بوده اند و نبود تفاوت شاید از فقدان توانایی آماری بوده است.
گرچه محققین در مطالعات مختلف نتوانسته اند تفاوتی بین سودمندی بین تك دوز درمانی و درمان های ۴ تا ۷ روزه را نشان دهند ولی متذكر شده اند كه در مطالعات مختلف عدم تجانس قابل توجهی وجود داشته است. در نتیجه، گزارش شده كه سودمندی درمان تك دوز تایید نشده و در حال حاضر درمان خانم های مبتلا به ASB یا سیستیت ۳ تا ۵ روزه مناسب تشخیص داده شده است. مهم تر از دوره درمان، تعقیب كردن یا زیر نظر داشتن بیماران است زیرا خانم ها شدیدا در معرض عود عفونت و عارضه زایی ناشی از UTI در طول حاملگی می باشند.
پیلونفریت
متداول این است كه همه خانم های حامله مبتلا به پیلونفریت در بیمارستان بستری شده و درمان داخل وریدی، هیدراسیون داخل وریدی و زیر نظر داشتن بیماران از نزدیك انجام شود. انتخاب اولیه آنتی بیوتیك باید آمپی سیلین و جنتامایسین یا یك سفالوسپورین تزریقی باشد.
پنجاه درصد این بیماران باكتری خواهند داشت بنابراین كشت خونی باید قبل از شروع آنتی بیوتیك تزریقی انجام شود. آنتی بیوتیك های وریدی تا موقعی باید ادامه یابند كه تب بیمار به مدت ۲۴ از بین رفته باشد كه در این صورت می توان درمان را به درمان خوراكی به مدت ۱۰ تا ۱۴ روز عوض نمود. خانم های مبتلا به پیلونفریت معمولا در اثر تب و استفراغ همراه عفونت همزمان دچار كم شدن آب بدن هستند و لذا رهیدراتاسیون داخل وریدی با نرمال سالین برای اصلاح پرفیوژن اعضاء حیاتی از جمله رحم توصیه می شود.
علی رغم وجود سپتی سمی، تعداد كمی از خانم های باردار به شوك سپتیك دچار می شوند. تب معمولا تا روز دوم بستری شدن در بیمارستان ادامه می یابد و متوسط دوره بستری شدن ۴ روز است. در عرض ۲۴ ساعت پس از شروع مصرف آنتی بیوتیك ها، تقریبا نصف بیماران بدون تب شده و در عرض ۴۸ ساعت ۸۵ درصد خانم ها دیگر تب نخواهند داشت. در یك چهارم خانم های مبتلا به پیلونفریت، بدكاری زودگذر كلیوی اتفاق می افتد ولی این بدكاری موقتی است و سریعا فروكش می یابد. وقتی بیماران پس از ۷۲ ساعت درمان تزریقی بهبودی نیابند تصور می شود كه یك آبسه Perinephric، یك آبسه داخل كلیوی، ناهنجاری تشریحی تشخیص داده نشده و یا انسداد حالبی وجود دارد. سونوگرافی می تواند برای مشخص كردن این گرفتاری ها به كار گرفته شود. آبسه یا انسداد یك مشاوره اورولوژیك را ایجاب می كند. عفونت های كمپلكس باید حداقل ۲۱ روز درمان شوند. مطالعات متعدد نشان داده اند كه درمان خانم های حامله به صورت سرپایی نیز می تواند سالم ولی ارزان تر از بستری شدن در بیمارستان می باشد. در یك مطالعه روی ۹۰ خانم بستری در بیمارستان، عده ای با سفالكسین خوراكی و عده ای با سفالوتین تزریقی درمان شده و همه آن ها یك هیدراسیون اولیه با نرمال سالین داشته اند و میزان بهبودی در هر دو گروه تقریبا برابر و بیش از ۹۰ درصد بوده است. اخیرا سف تری آكسون یك بار در روز با دوزهای متعدد سفازولین نیز مقایسه شده است. در این مطالعه ۱۷۸ بیمار از لحاظ طول عارضه تب و مدت بستری شدن تقاوتی با هم نشان نداده اند و لذا پیشنهاد شده امكان دارد بیماران مبتلا به پیلونفریت را كه با مصرف سیستمیك آنتی بیوتیك ها درمان می شوند به صورت سرپایی درمان كرد.
زیر نظر داشتن بیماران پس از درمان UTI در دوران حاملگی
تكرار كشت ادرار ۷ روز بعد از درمان جهت تایید ریشه كن شدن باكتری یوری باید انجام شود. در ۲۰ درصد خانم ها پس از ۳ تا ۵ روز درمان با آنتی بیوتیك های خوراكی عفونت های مزمن وجود خواهند داشت كه در این صورت یك دوره آنتی بیوتیك درمانی با استفاده از یك داروی متفاوت و بر اساس حساسیت اعلام شده توسط آزمایشگاه میكروبیولوژی باید به مدت ۷ تا ۱۰ روز انجام شود. از آن جایی كه یك سوم خانم ها كه در طول حاملگی خود برای اولین بار دچار UTI می شوند یك عود نشان خواهند داد باید از همه آن ها تا موقع زایمان ماهی یك كشت ادرار انجام شود. خطر عود ارتباطی به مدت درمان ندارد. اگر تكرار كشت نشان دهد كه عفونت وجود دارد حساسیت های آنتی بیوتیكی باید مجددا بررسی شده و باكتری یوری با داروی متفاوتی درمان شود. آنتی بیوتیك درمانی ساپرسیو برای تمام طول حاملگی در بیماران كاربرد دارد كه آن ها بیش از یك عود باكتری یوری را تجربه می كنند.
روش جایگزین به جای استفاده از پروفیلاكسی عبارت از استفاده از یك تك دوز پس از مقاربت (a single postcoital dose) از سفالكسین (۲۵۰ میلی گرم) یا ۵۰ میلی گرم نیتروفورانتوئین است. درمان پس از مقاربت موثر بوده و خانم حامله را در معرض مقادیر كوچك تر آنتی بیوتیك ها (در مقایسه با دوزهای روزانه) قرار می دهد.
خلاصه
گرچه حاملگی به میزان وسیعی همراه با باكتری یوری نیست ولی خانم های مبتلا به ASB زیاد در خطر پیدایش پیلونفریت هستند. تشخیص و درمان به طور قابل توجهی عارضه زایی باكتری یوری را كاهش می دهد. كشت استاندارد ادرار كه در حوالی هفته ۱۶ حاملگی انجام می شود یك تست اسكرینینگ مناسبی است. هر خانم حامله مبتلا به ASB باید یك دوره ۳ تا ۵ روزه با آنتی بیوتیك درمان شود. اگر دوره اولیه آنتی بیوتیك ها منجر به ایجاد ادرار استریل نشود دوره دوم آنتی بیوتیك درمانی باید انجام شود. زیر نظر داشتن بیمار از طریق كشت ادرار باید پس از هر دوره درمان انجام شود تا از ریشه كن شدن عفونت اطمینان حاصل شود. پیلونفریت نیاز به درمان تزریقی سریع با آنتی بیوتیك و رهیدراتاسیون دارد. سفالوسپورین یا آمپی سیلین و جنتامایسین در طول حاملگی سالم و موثر هستند.
منبع
Bergus G. Urinary tract infections in pregnancy, in: yankouitz et al, Drug Therapy in pregnancy, Third edition, ۲۰۰۱, ۶۳ - ۷۲.
ترجمه: دكتر مرتضی ثمینی
منبع : بنياد انديشه اسلامي
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
تعمیر جک پارکینگ
خرید بلیط هواپیما
ایران انتخابات احمد وحیدی حسن روحانی حجاب پاکستان مجلس شورای اسلامی دولت دولت سیزدهم رهبر انقلاب نیکا شاکرمی مجلس
سیل هواشناسی تهران آتش سوزی یسنا شهرداری تهران قوه قضاییه پلیس روز معلم معلم آموزش و پرورش فضای مجازی
قیمت خودرو سهام عدالت قیمت طلا سازمان هواشناسی مالیات طلا بازار خودرو قیمت دلار خودرو حقوق بازنشستگان بانک مرکزی ایران خودرو
مهران غفوریان موسیقی تلویزیون سریال عمو پورنگ ساواک سینمای ایران نمایشگاه کتاب مهران مدیری مسعود اسکویی سینما عفاف و حجاب
رژیم صهیونیستی اسرائیل فلسطین غزه آمریکا جنگ غزه روسیه ترکیه حماس نوار غزه انگلیس اوکراین
استقلال فوتبال پرسپولیس سپاهان علی خطیر باشگاه استقلال لیگ برتر جواد نکونام بازی لیگ برتر ایران تراکتور رئال مادرید
هوش مصنوعی فناوری اپل گوگل ناسا مدیران خودرو تلفن همراه
طب سنتی خواب فشار خون کبد چرب