چهارشنبه, ۲۶ دی, ۱۴۰۳ / 15 January, 2025
مجله ویستا
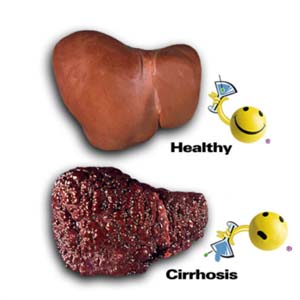
پیوند قلب
▪ روشهای درمانی زیادی برای درمان بیماران دچار نارسایی قلبی وجود دارد. بعضی از آنها شامل جراحیهای معمول هستند؛ ترمیم یا تعویض دریچه، بایپس عروق كرونری، بازسازی بطن چپ و یا روشهای پیشرفتهتر دیگری مثل ترمیم عضلات بطن قلب (كاردیومیوپلاستی) با استفاده از عضلات سایر قسمتهای بدن و اگر این روشهای معمول برای درمان نارسایی قلبی ناموفق باشند، بیمار برای پیوند قلب آماده میشود.
تا امروز هیچ روشی به اندازه پیوند قلب نتوانسته به بیمار كمك كند تا مریض بتواند در زندگی عملكردی مطلوب و خوب داشته باشد. یعنی تنها با این روش است كه بیمار میتواند به عملكرد عادی خود برگردد و تنها روشی كه در بیماریهای شدید و در مرحله آخر نارسایی قلبی باعث میشود كه بیمار به ظرفیت كامل شغلی و كاری برگردد، همین پیوند قلب است. پیوند قلب روشی شناخته شده است كه حتی با وجود پیشرفتهای مختلفی كه در تكنیكهای جراحی قلب ایجاد شده، هنوز بهترین روش در درمان نارسایی قلبی پیشرفته پیوند قلب است. بنابراین اگر در یك جمله بخواهیم بگوییم چه بیمارانی برای پیوند قلب درنظر گرفته میشوند میتوانیم بگوییم زمانی كه سایر روشهای درمانی ناموفق هستند و بیمار در مراحل آخر نارسایی قلبی است.
● آیا شرط سنی دارد؟
▪ معمولا آنچه توصیه میشود این است كه در سنین بالای ۶۰ سال پیوند انجام نشود یعنی محدوده سنی انجام جراحی ۶۰ سال است. ما هم آنقدر كمبود دهنده قلب داریم كه اصلا تا به حال قادر نبودیم كه یك فرد بالای ۶۰ سال را در فهرست پیوند قلب بگذاریم.
● درصد موفقیت چقدر است؟
▪ موفقیت در مرحله جراحی خیلی بالا است، یعنی در مراحل زودرس بعد از جراحی، یا در حین جراحی تا به حال یكی دو بیمار را بیشتر از دست ندادیم و موفقیت آن بسیار بالاست. بنابراین درصد قابل توجهی از آنها دارای پیوند موفق هستند ولی نگهداری آنها بسیار مهم است. بهترین آمار در مورد زندگی ۵ ساله این افراد در كشورهای خارجی، حدود ۶۰ تا ۷۰ درصد است. یعنی ۵ سال بعد از پیوند ۶۰ تا ۷۰ درصد اینها زنده میمانند و حال عمومی خوبی دارند.
● در كشور ما چطور؟
▪ در این جا به دلیل اینكه ما واقعا نمیتوانیم كنترل لازم را داشته باشیم، یعنی حداقل با توجه به اینكه بیشترین پیوند هم توسط تیم ما انجام شده است، بیشترین مشكل ما این بوده كه امكانات لازم برای سرویسدهی كامل بعد از پیوند را نداشتیم كه بتوانیم مراقبتهای لازم را از بیمار داشته باشیم. البته این اشكال فقط ناشی از كمبود امكانات ما نیست.
بیماران هم نمیتوانند بهطور مرتب مراجعه كنند چون این افراد برای كنترل بیماری خود باید مرتب به ما مراجعه كنند و این كار به شدت برای آنها هزینهبر است. بنابراین باید سیستمی باشد كه امكاناتی در اختیار بیماران گذاشته شود تا بتوانند برای كنترل بیماری خود بهطور مرتب مراجعه كنند مثلا اقامتگاه یا وسایل ایاب و ذهاب در اختیار بیماران قرار داده شود، تا از هزینههای تحمیل شده بر بیماران كاسته شود، این بیماران باید بهطور مرتب ویزیت شوند، آزمایش شوند و حتی بهطور مكرر بیوپسی شوند. از طرف دیگر روشهای تشخیصی درمانی این بیماران بسیار گرانقیمت است، در نتیجه این بیماران برای پیگیری و مراقبت از جراحی انجام شده دچار مشكل هستند.
● با توجه به شرایطی كه گفتید درصد موفقیت جراحی در كشور ما چقدر است؟
▪ بعد از ۵ سال حدود ۴۰ درصد از بیماران ما زنده میمانند.
● یعنی بعد از ۵ سال چه اتفاقی میافتد؟
▪ دو عارضه مهم در این بیماران وجود دارد؛ یكی رد پیوند و دیگری عفونت. ما درحال حاضر با یكسری مشكلات اساسی مواجه هستیم مثلا در حال حاضر ما پنس مخصوص بیوپسی را نداریم كه اصلا بدانیم بیمار بعد از جراحی در چه مرحلهای از رد پیوند است. یعنی اگر ما بتوانیم زود تشخیص دهیم ممكن است بتوانیم از رد كامل پیوند جلوگیری كنیم و بیمار را درمان كنیم. بنابراین روشهای تشخیص رد پیوند كه یكی از از دقیقترین آنها بیوپسی است باید هرچند وقت یكبار برای بیماران انجام شود تا در همان مراحل اولیه و قبل از بروز علائم، تشخیص داده و درمان شوند. در مراحل اولیه هر ماه باید بیوپسی انجام شود و بعد به تدریج كه از سن پیوند آنها میگذرد، بیوپسی با فاصلههای بیشتر انجام میشود.
از طرفی این افراد باید بهطور مرتب آنژیوگرافی عروق قلبی شوند، چون عروق آنها مستعد است و به تدریج دچار گرفتگی عروق قلبی میشوند، باید خیلی سفت و سخت تحت كنترل باشند. از طرفی ما چون وسایل تشخیصی لازم برای درك رد پیوند را بهطور كامل نداریم و در مراحل زودرس قادر به تشخیص آن نیستیم، بنابراین بیمار وقتی مراجعه میكند و ما تشخیص میدهیم كه رد پیوند صورت گرفته است، دیگر كاری از دست ما ساخته نیست.
● در طول این ۵ سال اگر پیوند با موفقیت انجام شود، كیفیت زندگی اینها چطور است؟ آیا مثل یك انسان عادی و با فعالیت عادی زندگی میكنند؟
▪ به هر صورت این بیماران بعد از پیوند تحت درمانهایی قرار میگیرند كه سیستم ایمنی آنها سركوب میشود. بنابراین نسبت به آدمهای عادی یكسری مراقبتهای خاصی را باید داشته باشند ولی گذشته از این مساله اغلب این افراد در جامعه مثل بقیه افراد عادی زندگی میكنند و دارای فعالیتهای روزمره و كاری خود بوده و دارای یك زندگی كاملا طبیعی هستند.
● اهداكنندگان قلب چه كسانی هستند؟
▪ اهداكنندگان قلب یا دونورها، كسانی هستند كه اغلب دچار مرگ مغزی میشوند. مرگ مغزی هم بیشتر به علت تصادفات شهری یا جادهای ایجاد میشود و متاسفانه آمار آن بالا است. نكته مهم در مورد این افراد، تشخیص صحیح مرگ مغزی است. یك مدیریت واحد نیاز دارد كه مرگ مغزی را در این افراد تشخیص دهد و بعد آنها را به ICUهایی كه امكان مراقبت بیشتر از آنها وجود دارد، منتقل كند مثل ICU بیمارستان شریعتی، امامخمینی یا مسیح دانشوری.
این فرد موجود با ارزشی است كه از همه جوانب باید مراقبت شود و نباید او را مرده تلقی كرد چون حاوی ارگانهای بسیار ارزشمندی است كه هركدام از این ارگانها میتواند جان انسانی را نجات دهد. كبد، كلیه، قرنیه، قلب و ریه و همه احشا برای نجات دادن جان یك انسان دیگر قابل استفاده است. بنابراین این افراد در این ICUها باید ازنظر عفونی، كمخونی و سایر عوامل به شدت مراقبت شوند. همچنین باید كنترل شوند تا فشارخون ثابت داشته باشند و ادرار آنها برقرار باشد تا دچار نارسایی در ارگانها نشوند و این مراقبتها تا زمان برداشت این ارگانها ادامه مییابد. خوشبختانه در حال حاضر چنین كمیتهای در كشور ما برای انجام چنین كارهایی وجود دارد.
● چطور مرگ مغزی را تشخیص میدهند؟
▪ معمولا تشخیص آن به عهده یك گروه از متخصصان است كه غیز از تیم جراحی هستند و متخصصان مختلف اعصاب، ICU و ... در دو مرحله آزمایشهای لازم مثل نوار مغزی و ... را در بیماران انجام میدهند و وقتی تایید مرگ مغزی انجام شود، چنانچه رضایت خانواده را داشته باشیم، وارد مرحله برداشت ارگانها میشویم.
● آیا دهندگان اعضا در ایران به همین خوبی كه گفتید مراقبت میشوند؟
▪ در هر صورت مسلما نقایصی هنوز در كشور ما هست و مراقبت از بیماران دچار مرگ مغزی ایدهآل نیست ولی خوب قابل قبول است.
در گذشته كه هنوز سیستم به این صورت نبود، خود ما میرفتیم مرگ مغزی را شناسایی میكردیم، رضایت میگرفتیم و به ICU میآوردیم و دوباره برای شناسایی مرگ مغزی مراحل پزشكی قانونی باید طی میشد. همه این كارها توسط خود ما انجام میشد ولی در حال حاضر، وضعیت بهتر شده است. سیستمی برای كنترل و پیگیری بیماران مرگ مغزی وجود دارد و این سیستم با ما همكاری دارد.
● بعد از پیوند، چه موقع بیمار به فعالیت روزمره برمیگردد؟
▪ بهطور متوسط ما این افراد را یك ماه در بیمارستان نگه میداریم تا تمام عوارض اولیه آنها كنترل شود. بعد از یك ماه میتوانند وارد جامعه شوند و كار روزمره و عادی را از سر بگیرند. مساله مهم این است كه اینها باید بهطور مكرر مراجعه كنند. هر علامتی كه در اینها بهصورت غیرطبیعی ایجاد میشود، باید زنگ خطری باشد كه مبادا پیوند آنها دچار مشكل شده باشد.
گفتگو با دكتر ماندگار، جراح قلب و استاد دانشگاه تهران
سارا محمدی
سارا محمدی
منبع : روزنامه سلامت
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست