دوشنبه, ۱۷ اردیبهشت, ۱۴۰۳ / 6 May, 2024
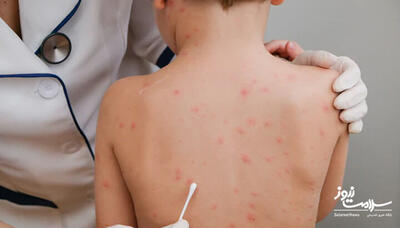
پیشگیری از عفونت های محل عمل
شیوع عفونتهای محل عمل در ایالات متحده حدودا در ۲.۶% اعمال جراحی مشاهده میشود اما طبق برخی آمارها این رقم میتواند بین ۱۱-۴% نیز باشد.بیشترین ریسك این عفونتها در اعمال جراحی روده كوچك، قلب، كبد، لوزالمعده، سر و گردن، سزارین و اعمال جراحی قطع اندامها وجود دارد.
نكته حائز اهمیت اینست كه حتی در صورت پذیرش عدد ۲.۶% بایدقبول كنیم كه سالانه هفتصدهزار بیمار فقط در ایالات متحده با عفونتهای متعاقب عمل جراحی درگیر میشوند. در صورت كاهش اقدامات پیشگیریكننده این رقم بسیار افزایش خواهد یافت.
عوارض مرتبط با زخم میتواند بصورت تخریب بافتی، باز شدن لبههای زخم، فتقهای عمقی و سطحی از محل عمل، ترومبوفلبیت عفونی، دردهای راجعه و تیر اسكارهای بد شكل و حتی ناتوان كننده شود. از جمله عوارض سیستمیك میتوان به توكسمی، باكتریمی، شوك، عفونت منتشر و نارسائی ارگانهای حیاتی بدن اشاره كرد. مراقبت از این بیماران نیاز به صرف هزینههای هنگفتی دارد.مدت زمان بستری این بیماران معمولا بین چهار تا بیست و دو روز یا حتی بیشتر - ، اضافه بر موارد غیرعفونی باشد و این مسئله باز هم مقدار هزینه صرف شده را بالاتر خواهد برد.
به دلایل فوق و نیز علل متعدد دیگر، مسئله پیشگیری از عفونتها بسیار حائز اهمیت است.علاوه بر مراقبتهای جراحی عوامل متعدد دیگری نیز میتوانند شانس ابتلاء به عفونتهای محل عمل را افزایش دهند. بهمین خاطر برخورد با این عوارض نیازمند دقت همهجانبه و بررسی دقیقتری دارد.
میكروبیولوژی و ریسك فاكتورها:
عفونت محل زخم، زمانی شروع میشود كه آن ناحیه با باكتریها تماس پیدا كند . این باكتریها میتوانند از پوست مجاور، یا سایر قسمتها وارد شوند و احتمالا در مقابل آنتیبیوتیكها مقاومت دارند. نوع میكروبهای آلودهكننده به نوع عمل جراحی بستگی دارد اما اغلب موارد در اثر كوكسیهای گرم مثبت مثل استافیلوكوك اورئوس، استافیلوكوكهای كوآگولازم منفی و انتروكوكها (بترتیب ۱۹ درصد ، چهارده درصد و دوازده درصد) پدید میآیند.
گرچه دهه گذشته انتشار عوامل عفونتزا مرتبط با بیمارستان تغییراتی پیدا كرده است اما در صورت برخورد منطقی و عملی، مقاومتهای باكتریال چندان افزایش نخواهند یافت.طبق بررسیهای یك مركز معتبر، حداقل سی درصد به انتروكوكهای مقاوم به وانكومایسین و همین میزان به استاف اورئوسهای مقاوم به متیسیلین افزوده شده است.
در بسیاری مناطق استاف اورئوسها در بیشتر از پنجاه و پنج درصد موارد در مقابل متیسیلین، اگزاسیلین، یا نفسیلین مقاومت نشان میدهند و در استافهای گوآگولاز منفی این میزان به حدود نود درصد میرسد.
كاهش ریسك عفونتهای محل عمل جراحی نیازمند توجهات ویژه به موارد متعددیست.
از جمله عوامل قبل ازعمل جراحی كه میتوانند بر احتمال عفونت محل عمل بیفزایند میتوان به مواردی مثل التهاب مزمن، چاقی، دیابت، سوء تغذیه ، مصرف دخانیات، بیماری عروق محیطی، عفونتهای مختلف و سایر بخشهای بدن،پوشش پوست با استافیلوكوك و بیماریهای پوستی مثل پسوریازیس اشاره كرد.
از جمله فاكتورهای محیطی باید به روشهای غیرعلمی و ناصحیح ضدعفونی و استریلیزاسیون وسایل، ضدعفونی نكردن پوست و عدم تهویه صحیح اشاره كرد.
فاكتورهای درمانی از قبیل درنها، هیپوترمی، پروفیلاكسی آنتی بیوتیكی نادرست و ناكافی، بستری طولانی مدت در بیمارستان و طولانی بودن مدت عمل جراحی هم در بالا بردن احتمال عفونتهای بیمارستانی نقش دارند.
ترانسفوزیون خون، هیپرگلسیمی و تغذیهٔ نامطلوب از جمله عوامل پس از عمل هستند كه میتوانند شانس عفونت را افزایش دهند.(فشار بیش از حد بر محل عمل جراحی مثلا خوابیدن روی محل عمل كه بیشتر در مورد اعمال جراحی ستون فقرات پیش میآید، نیز یكی از عواملیست كه باعث بالا بردن ریسك عفونت محل عمل میشود)
روشهای پیشگیری:
این روشها باید تمامی مراحل فوق را پوشش دهند. در ضمن نوع وسایل و موادی كه در طول عمل جراحی استفاده میشوند هم در افزایش یا كاهش احتمال عفونت اهمیت دارد.برای مثال Surgicel هموستات قابل جذب تنها هموستاتی است كه قابلیت باكتریسیدال هم دارد. همچنین ویكریلهای آغشته به عوامل آنتیباكتریال كه برای سوچورها استفاده میشوند درمقایسه با سایر نخها مشابه ریسك كلنیزاسیون استاف اورئوس، استاف اپیدرمیس و گونههای مقاوم به متیسیلین را حداقل در آزمایشگاه كاهش میدهند.همچنین Derm Bond كه یك پوشش چسبی مخصوص برای سطح پوست است میتواند بعنوان سدی مقاوم در برابر نفوذ باكتریهای شایع به زخم عمل كند.
استفاده بیش از حد از كوتر و سوزاندن نسوج نیز نقش مهمی در افزایش احتمال عفونت دارد چون باعث پدید آمدن نواحی نكروزه و فاقد سیركولیش میشود كه محیطی مناسبی برای رشد باكتریها بشمار میرود.
به راه انداختن هر چه سریعتر بیمار و جلوگیری از بستری شد طولانی مدت در صورت امكان، بهبود وضعیت تغذیهای، استحمام مناسب، تعویض صحیح پانسمان محل عمل و حتی بهبود وضعیت روحی روانی بیمار و برطرف كردن افسردگی او میتوانند در كاهش میزان عفونت محل عمل كمك كنند.
برخی منابع:
Natianal nosocomial inf. Sureillan ce (NNIS) system report, data summary from january ۱۹۹۲- June ۲۰۰۱, issued Aug. ۲۰۰۱ American
Journal of infection control. ۲۰۰۱; zq: ۴۰۴-۴۲۱.
۲- Guide lines of wound care and prevention of surgical site infections. The medical center at the university of california, sanfrancisco. Infection control and Hospital Epidemiology. ۱۹۹۹; ۲۰: ۲۴۷-۲۷۸.
۳- Barie PS. Surgical site in fection: enidemiology and prevention. Surgical in
fections ۲۰۰۲; (suppl ۱): s۹-s۲۱.
۴- MRSA bug shuts word. Scottish Daily Record. July ۲q, ۲۰۰۳.
۵- ETHICON: Comprehensive Approach to Preventius surgical Site in fections. J. neurosurgery Aprit ۲۰۰۴; V: ۵۴ number ۴.
دکترظهرابی
نمایندگی زیمنس ایران فروش PLC S71200/300/400/1500 | درایو …
دریافت خدمات پرستاری در منزل
pameranian.com
پیچ و مهره پارس سهند
تعمیر جک پارکینگ
خرید بلیط هواپیما
ایران رهبر انقلاب حج آمریکا مجلس شورای اسلامی دولت شورای نگهبان انتخابات حجاب دولت سیزدهم رسانه جنگ
هواشناسی تهران شهرداری تهران قتل فضای مجازی آموزش و پرورش سلامت شهرداری پلیس سازمان هواشناسی باران آتش سوزی
قیمت دلار ایران خودرو بانک مرکزی خودرو قیمت طلا قیمت خودرو بازار خودرو دلار حقوق بازنشستگان مسکن تورم بورس
تئاتر زنان محمدعلی علومی تلویزیون سریال سینما دفاع مقدس سینمای ایران نمایشگاه کتاب صدا و سیما مسعود اسکویی موسیقی
مغز دانش بنیان
اسرائیل رژیم صهیونیستی غزه حماس فلسطین جنگ غزه روسیه اوکراین طالبان نوار غزه نتانیاهو طوفان الاقصی
پرسپولیس فوتبال استقلال لیگ برتر نساجی رئال مادرید لیگ برتر ایران سپاهان جواد نکونام بازی بارسلونا باشگاه پرسپولیس
هوش مصنوعی اینترنت فناوری اپل مایکروسافت آیفون گوگل باتری سامسونگ ماهواره ناسا ویندوز
رژیم غذایی مواد غذایی زیبایی چای بیمه کاهش وزن آلرژی دندانپزشکی















































































































![بهترین گوشی ها برای تولید محتوا [اردیبهشت ۱۴۰۳] - زومیت](/news/u/2024-05-06/zoomit-ld09r.jpg)