جمعه, ۱۰ اسفند, ۱۴۰۳ / 28 February, 2025
پزشکان چگونه ما را بیهوش می کنند
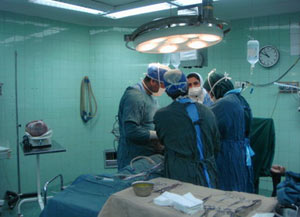
درد، شریک دیر آشنا و همزاد انسان است. تلاش مداوم بشر برای تسکین یا کاهشدرد او را به مرحلهای از دانش و تجربه رسانده که علم بیهوشی را پایهگذاری کند تا به درمان دردمندان بپردازد...
این علم نهتنها باعث شد درد ناشی از برشهای جراحی برای انسان قابلتحمل شود، بلکه تا بدانجا پیش رفته که امروزه متخصصان بیهوشی میتوانند برای ساعتها کنترل اعمال حیاتی، قلب و تنفس بیمار را با بهرهگیری از دستگاههای نوین پزشکی برعهده گیرند تا شرایط مناسب برای درمان دارویی یا جراحی فراهم شود. بیاغراق میتوان گفت هر جا سلامت جسمی انسان به هر دلیلی تهدید شود، متخصصان بیهوشی نقش اصلی را در نجات جان او برعهده دارند. از آنجا که بیهوشی برای عموم بیماران ناشناخته است، داشتن آگاهی میتواند از اضطراب و ترس آنها بکاهد.
پزشک بیهوشی طی مشاورهای با بیمار قبل از عمل جراحی، وضعیت بیمار را ارزیابی میکند و اطلاعاتی درباره سوابق پزشکی او، اقدامهای درمانی و نوع و میزان داروی مصرفی به دست میآورد تا بر پایه این یافتهها، بتواند روشهای بیهوشی، خطرها و منافع هر کدام را بررسی کند و با بیمار در میان بگذارد. هدف از این مشاوره، یافتن عواملی است که ممکناست هنگام عمل جراحی سلامت بیمار را به مخاطره بیندازد؛ این عوامل خطر میتوانند آلرژیها، بیماریهای مزمن قلبی، ریوی، دیابت، اختلالهای تیرویید، مشکلهای مربوط به چاقی، اشکالهای سیستم گردش خون یا مجاری تنفسی، حساسیت به داروهای شلکننده عضلات یا بیماریهای ارثی مانند افزایش ناگهانی حرارت بدن (هیپرترمی بدخیم) باشند که گاهی مشکلهای جدی بهوجود میآورند. مشاوره کمک میکند تا بیمار ضمن آگاهی کامل از نحوه عملکرد پزشک، در نهایت رضایت خود را با پذیرش خطرهای احتمالی اعلام کند.
● ۳ روش بیهوشی
متخصصان بیهوشی در اتاقعمل از ۳ روش بیهوشی «عمومی»، «بیحسی ناحیهای» و «موضعی» استفاده میکنند.
بیهوشی عمومی: بیمار هوشیار نیست و هیچ دردی را حس نمیکند برای ایجاد این نوع بیهوشی، داروهای متعددی وجود دارد؛ برخی از آنها گازهای بیهوشیاند و از طریق ماسک یا لوله نای به بیمار داده میشوند و بعضی دیگر را از راه وریدی تزریق میکنند. در بیهوشی عمومی، لولهای از راه دهان، داخل نای بیمار تعبیه و تعداد تنفس مناسب برای او از طریق دستگاه بیهوشی برقرار و طول مدت و عمق بیهوشی با محاسبه دقیق و کنترل مداوم پزشک تنظیم میشود. در پایان عمل جراحی، بازگشت بیمار انجام میگیرد و بیمار ضمن به دست آوردن هوشیاریاش، در اتاق نقاهت، تحتمراقبت و نظارت دقیق قرارمیگیرد.
بیحسی ناحیهای: داروی بیحسکننده نزدیک به یک دسته عصب تزریق میشود.
بیحسی موضعی: در بیحسی موضعی، دارو در پوست و بافتهای مربوط تزریق و باعث بیحسی در یک موضع خاص میشود.
● کدام نوع بیهوشی بهتر است؟
با پیشرفتهای علم بیهوشی، امروزه خطر مرگ در یک فرد سالم (تحت بیهوشی عمومی) به کمتر از یک در ۱۵۰ تا ۲۵۰ هزار کاهشیافته است، ولی احتمال بروز عوارضی مثل تهوع، استفراغ، سردرد، کمردرد، گلودرد، گرفتگی صدا و دردهای عضلانی با هر نوع داروی بیهوشیای وجود دارد. خطرهای بیهوشی به عوامل متفاوتی بستگی دارند که از جمله آنها میتوان به روش بیهوشی، داروهای استفاده شده، میزان دوز دارو، نوع عمل جراحی، دانش، دقت و ابزارهایی که برای پایش در اختیار پزشک متخصص بیهوشی قرار دارد، اشاره کرد. در هر ۳ روش (بیهوشی عمومی، بیحسی ناحیهای و موضعی)، متخصص علایم حیاتی بیمار مثل فشارخون، ضربان قلب و تنفس را به دقت کنترل میکند تا در صورت هرگونه بروز اختلال، اقدامهای مناسب در کوتاهترین زمان ممکن انجام شود. تلاش بیوقفه متخصصان بیهوشی در ۲۰ سال گذشته در زمینه داروهای بیهوشی و وسایل پایش قلب و عروق و ریه باعث کاهش چشمگیر میزان عوارض و مرگومیر ناشی از بیهوشی شده است. امروزه در بیشتر مراکز درمانی، اعمال جراحی برای بیماران دچار بیماریهای ریوی با بیحسی نخاعی انجام میشود، این روش به ندرت ممکناست مشکلهایی مثل بیحسی و بیحرکتی عضلات و سردرد را به دنبال داشته باشد که در این صورت هم به راحتی قابلدرمان است.
● عوارض بیهوشی
باوجود همه پیشرفتها، در مواقع بسیار نادر امکان بروز عوارض شدید وجود دارد. از این عوارض میتوان به اختلالهای بینایی، عوارض ریوی، ایجاد عفونت، آسیبهای عروقی و ریوی، صدمه به دهان، دندان و تارهای صوتی، عوارض مربوط به قلب و عروق، آسیبهای مغزی، واکنشهای حساسیتی یعنی بازگشت دیرهنگام هوشیاری، تشنج، صدمههای عصبی، سکته و حتی مرگ اشاره کرد. برای به حداقل رساندن هرگونه عارضهای، به این نکتهها توجه کنید:
اگر سیگاری هستید، ۸-۶ هفته قبل از عمل جراحی و بعد از آن از کشیدن سیگار خودداری کنید زیرا ترک سیگار، وضعیت عمومی بدن، بهخصوص ریهها را بهبود میدهد.
وضعیت جسمی هر بیمار و نوع عارضه مشخص میکند عمل جراحی میتواند سرپایی انجام شود یا خیر. اگر قرار است عمل جراحی سرپایی برایتان انجام شود، سعی کنید حتما روز عمل جراحی با همراه به بیمارستان مراجعه کنید تا وظیفه انتقالتان به منزل را بر عهده گیرد و لازم است ۲۴ ساعت بعد از عمل، استراحت و از کارهایی که به تمرکز (مثل رانندگی) یا تصمیمگیری نیاز دارند و از خوردن داروهای آرامبخش بدون تجویز پزشک، اجتناب کنید.
ممکناست بیمار بعد از عمل جراحی احساس خوابآلودگی، درد عضلانی، گلودرد، سرگیجه و سردرد و تهوع داشته باشد، اگر تمام این نشانهها طی ۲۴ ساعت از بین نرفت، حتما باید به متخصص بیهوشی یا پزشک مربوطه مراجعه کرد.
گلودرد بعد از بیهوشی عمومی در ۲۰ تا ۳۰ درصد بیماران دیده میشود که اغلب هم خفیف است و بدون درمان و طی چند روز از بین میرود ولی اگر این درد تا چند هفته باقی بماند، عارضه جدی است و به پیگیری نیاز دارد.
احتمال دارد بیمارانی که سابقه احتباس ادراری دارند و بیحسی نخاعی یا بیهوشی عمومی میگیرند، بعد از عمل دچار این مشکل شوند که در صورت بروز، لازم است با پزشک مشورت کرد.
دکتر همایون آقامحمدی
متخصص بیهوشی، عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست