یکشنبه, ۱۴ بهمن, ۱۴۰۳ / 2 February, 2025
مردی ۵۵ ساله با پورپورا و درد پا
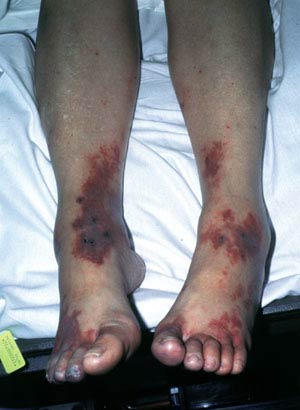
مردی ۵۵ ساله با درد و تورم مچ پا به اورژانس مراجعه کرد. وی تا دو هفته پیش از مراجعه در وضعیت معمول سلامت خود بود و در آن هنگام متوجه اختلال در راه رفتن، درد زانوی چپ و گلودرد و دیسفاژی شد. وی همزمان دچار ضایعات پورپورایی بدون خارش و بدون درد شد که در دیستال هر چهار اندام بود. آرترالژی وادم پیشرفت کرد و آرنج راست و هر دو دست را گرفتار نمود. وی زخمهای دردناک دهان، هموپتیزی اسپورادیک، تنگی نفس در هنگام فعالیت و میالژی و ضعف عمومی را ذکر کرد. وی درد سینه، تب، لرز، خونریزی از بینی، تهوع، سوزش ادرار یا سردرد را رد کرد. دو روز پیش از مراجعه به اورژانس، تشخیص پنومونی در یک اورژانس خارج از بیمارستان و براساس ارتشاح مشاهده شده در رادیوگرافی قفسه سینه برای وی مطرح شده بود. وی آنتیبیوتیک گرفته بود اما علایم بهبود نیافته بودند...
بیمار یک ماه پیش از مراجعه و پس از ۱۵-۱۲ ماه زندگی در کلرادو در ساختمانهای مخروبه و در تماس موشها به مینهسوتا بازگشته بود. پس از بازگشت، وی هفتههای متمادی را در کمپها و فضاهای باز گذرانده بود. وی هرگونه گزش حیوانات، کنه یا موش را رد کرد. سابقه پزشکی وی از نظر ابتلا به اختلال اسکیزوافکتیو که با فلوکستین و کوئتیاپین کنترل شده بود و بیماری کرون که در حال حاضر در مرحله بهبود بود، قابل توجه بود. وی سابقهای قدیمی از سوءمصرف مواد مخدر و الکل را داشت اما منکر مصرف مواد مخدر داخل وریدی شد. وی چند سال بود که از نظر جنسی فعالیتی نداشت.
در معاینه بیمار لاغر به نظر میرسید، تنفس وی عمیق بود و از نظر همودینامیک ثبات داشت. علایم حیاتی وی به شرح زیر بود: دمای بدن O C۸/۳۷، ضربان قلب ۱۰۰ بار در دقیقه، تعداد تنفس ۱۶ بار در دقیقه، فشار خون mmHg ۷۸/۱۱۵ و اشباع اکسیژن ۹۷ در هنگام تنفس L/min ۲ اکسیژن از طریق کانول بینی. معاینه اروفارنکس نمایانگر اریتم منتشر، ضایعه نکروتیک کام سخت و ضایعات اگزوداتیو کوچکتر در کام نرم، مخاط بوکال و زبان کوچک بود. معاینه پوست نشان دهنده ضایعات پورپورایی مشخص، غیر رنگ پریده، غیر حساس و قابل لمس در آرنجها، دستها، زانوها و پایین ساق پاها بود. برخی ضایعات، تاولی بودند. گردن قابل انعطاف بود. سایر یافتههای معاینه فیزیکی شامل لنفادنوپاتی حساس گردنی و اینگوینال، رال ریوی دو طرفه در سمع و ادم دو طرفه دردناک در پاها بود.
یافتههای آزمایشگاهی (محدوده مرجع در پرانتز نشان داده شده است) در هنگام بستری نشان دهنده کمخونی خفیف (هموگلوبین dL/۷g/۹ [g/dL ۵/۱۷-۵/۱۳])، لکوسیتوز (شمار لکوسیتها L/۱۰۹?۶/۲۰ [L/۱۰۹?۵/۱۰-۵/۳]) که ۹۱ از آن را نوتروفیلها، ۴ را لنفوسیتها، ۳ را ائوزینوفیلها و ۲ را مونوسیتها تشکیل میدادند) و افزایش سطح D-دایمر (ng/mL ۱۶۵۰ [کمتر از ۳۰۱]) بود. آزمایش الکترولیتها نتایج زیر را به همراه داشت: سدیم mEq/L ۱۳۳ (mEq/l ۱۴۵-۱۳۵)، پتاسیم mEq/L ۳/۴ (۴۸-۶/۳)، نیتروژن اوره خون mg/dL ۴۰ (mg/dL ۲۴-۸) وکراتینین mg/dL ۱/۱ (۲/۱-۸/۰) بود. سطح آلانین آمینوترانسفراز طبیعی بود (U/L ۲۵ [U/L ۴۵-۱۰]) و سطح بیلیروبین تام (mg/dL ۶/۰ [۱-۱/۰]) و زمان پروترومبین (۱۱ ثانیه [۱۲-۴/۸]) نیز طبیعی بودند. رادیوگرافی قفسه سینه نشاندهنده ارتشاح لکهلکه دو طرفه در قاعده و دور ناف ریهها بود (در سمت چپ بیشتر از راست).
۱) در این هنگام، کدام یک از گزینههای زیر مناسبترین قدم بعدی است؟
الف) انجام پونکسیون کمری برای رد مننژیت حاد باکتریایی
ب) انجام کشت خون و تجویز آنتیبیوتیکهای وسیعالطیف
پ) انجام آزمایش گروه خون و کراس مچ و تزریق دو واحد گلبول قرمز فشرده (packed cells)
ت) تجویز هپارین تفکیک نشده بولوس و شروع انفوریون داخل وریدی
ث) تزریق دو واحد پلاسمای تازه منجمد
هر چند که بثورات پورپورایی بیمار مزبور مطرح کننده مننگوکوکسمی است، وی یافتههای معمول مننژیت باکتریایی حاد مانند تب بالا، سفتی گردن یا تغییر وضعیت ذهنی را نشان نمیدهد. بیماری وی سیری پیشرونده و شروعی تدریجی دارد و پونکسیون کمری فوری ضروری نیست.
از آنجا که بیمار عفونت احتمالی داشت (ارتشاح لکهلکه ریوی در رادیوگرافی قفسه سینه) و ۲ معیار از ۴ معیار نشانگان پاسخ التهابی سیستمیک(۱) (SIRS)را دارد (تاکی کاردی [ضربان قلب بیش از ۹۰ ضربه در دقیقه] و لکوسیتوز [شمارش گلبولهای سفید خون بیش از L/۱۰۹?۱۲]). نیاز به درمان سپسیس تا زمانی که بتوان آن را رد کرد، وجود داشت.
شواهد اختلال کارکرد اعضای انتهایی در بیمار مزبور پایهای برای تشخیص سپسیس شدید است و احیای تهاجمی با مایعات داخل وریدی را ضروری میسازد. با وجود این در بیمار مزبور که فشارخون طبیعی داشت و نشانهای از هیپوپرفوزیون اندامها را نشان نمیداد مناسبترین قدم بعدی انجام کشت خون و تجویز آنتیبیوتیکهای وسیعالطیف است.
انتقال فوری خون ضروری نیست چرا که کمخونی بیمار به اندازه کافی شدید نیست. درمان فوری با هپارین نیز ضروری نیست چرا که آمبولی ریوی یا ترومبوز وریدی عمقی علایم بیمار یا یافتههای رادیوگرافی قفسه سینه را با وجود افزایش سطح D-دایمر توجیه نمیکنند. ویژگی (Specificity) بالا بودن سطح D- دایمر بیش از ng/mL ۵۰۰ در بیمارانی که به دلیل شک به آمبولی ریه آرتریوگرافی شدهاند، تنها ۲۵ بوده است.
بیماران مبتلا به انعقاد داخل عروقی منتشر(۲) (DIC) و خونریزی فعال باید پلاسمای منجمد تازه دریافت کنند. ترومبوسیتوز بیمار که احتمالا ثانویه به واکنش فاز حاد است و طبیعی بودن پارامترهای انعقادی، DIC را رد کرد که تجویز پلاسمای منجمد تازه را غیر ضروری میسازد. هر چند که بیماران مبتلا به DIC ممکن است پورپورا داشته باشند، اما این یافته غیر اختصاصی است. علاوه بر خونریزی فعال، سایر تظاهرات بالینی معمول DIC شامل اختلال کارکرد کلیه و سطح پلاکت کمتر از L /۱۰۹?۱۰۰ است.
در اورژانس کشت خون گرفته و بیمار بستری شد. وی درمان آنتیبیوتیکی وسیعالطیف با دوکسیسیکلین، سفتریاکسون و کلیندامایسین دریافت کرد. وی همچنان تب نداشت (حداکثر دمای O C۸/۳۷ و از نظر همودینامیک پایدار بود.
۲) کدام یک از آزمایشهای زیر بیش از بقیه تشخیص را تسهیل میکند؟
الف) سرعت رسوب گویچههای قرمز (ESR)
ب) آزمون آنتیبادی ضد هسته (ANA)
پ) آزمایش ادرار
ت) بیوپسی گرههای لنفاوی
ث) الکتروفورز پروتئینهای سرم
آزمایش بعدی باید به تعیین شدت بیماری در دستگاههای بدن کمک کند. تظاهرات بالینی بیمار و ارزیابیهای اولیه آزمایشگاهی موجب شد که شک به یک فرآیند چند دستگاهی شامل پوست (بثورات پورپورایی همراه با تعدادی ندول قابل لمس)، ریهها (ارتشاح دو طرفه در رادیوگرافی قفسه سینه)، عروق محیطی (ادم جلوی تیبیا و پا)،دستگاه عضلانی ـ اسکلتی (پلی آرتریت مهاجر مفاصل بزرگ) و مجاری تنفسی فوقانی (زخمهای نکروتیک در مخاط دهان) شد. وی همچنین علایم عمومی (تب، لنفادنوپاتی، ضعف و بیحالی) داشت که مطرح کننده یک مشکل سیستمیک است.
انجام ESR و تیتر ANA شواهد بیشتری درباره یک فرآیند التهابی فعال فراهم میکند اما هر دو آزمون به عنوان شاخصهای غیراختصاصی بیماری عمل میکنند. ESR کاستیهایی به عنوان یک آزمایش تشخیصی دارد چرا که بسیاری از واکنشدهندههای فاز حاد را به طور غیرمستقیم میسنجد. کمخونی نیز میتواند تیتر ESR را افزایش دهد. فقدان ANA ارزش اخباری منفی در بیماران مشکوک به لوپوس اریتماتوی سیستمیک (SLE) دارد. افزایش تیتر ANA در این بیمار تشخیص را تسهیل نمیکند چرا که افزایش تیتر مشابهی در بیماران مبتلا به SLE، آرتریت روماتویید، واسکولیت یا سایر بیماریهای بافت همبند و همچنین بسیاری از بزرگسالان سالم دیده میشود. در صورتی که ظن به SLE وجود داشته باشد، آزمایش آنتیبادی ضد DNA دو رشتهای ویژگی بیشتری دارد.
آزمایش ادرار برای ارزیابی یک فرآیند التهابی در دستگاه ادراری تناسلی مانند گلومرولونفریت مناسبترین گام بعدی است. سطح طبیعی کراتینین به معنای طبیعی بودن کارکرد کلیه نیست. کاهش تراوش گلومرولی ممکن است وجود داشته باشد اما هنوز در سطح کراتینین سرم انعکاس پیدا نکرده باشد.
بیمار مزبور در هنگام مراجعه، علایم عمومی و اختلالات هماتولوژیک داشت. از آنجا که یافتههای بالینی مطرح کننده لنفوم نبود، نمونهبرداری از گرههای لنفاوی که میتواند بیش از حد تهاجمی باشد، ضروری نبود. الکتروفورز پروتئینهای سرم ارزیابی اختلالات همراه با نقص ایمنی و بیماریهای لنفوپرولیفراتیو مانند میلوم مولتیپل یا ماکروگلوبولینمی والدنشتروم را تسهیل میکند. با وجود این، نه الکتروفورز پروتئینهای سرم و نه نمونهبرداری از گرههای لنفاوی احتمالا بر الگوریتم تشخیصی گسترده فعلی بیمار مزبور که بیماری چند دستگاهی دارد تمرکز ندارند.
آزمایش ادرار نمایانگر لکوسیتها و کیستهای چربی بیضی شکل همراه با ۲۰-۱۱ گویچه قرمز (کمتر از ۲۵ دیسمورفیک) و ۳-۱ گویچه سفید در هر میدان میکروسکوپی با بزرگنمایی بالا بود. رنگآمیزی گرم و کشت منفی بودند. جمعآوری نمونه ۲۴ ساعته ادرار، ۱۰۱۴ میلیگرم پروتئین داشت. این یافتهها مطرحکننده گلومرولونفریت حاد بود. سیتیاسکن قفسه سینه متعاقبا نشاندهنده تراکم دو طرفه و ارتشاح میانبافتی، ندولهای دوطرفه پراکنده بدون لنفادنوپاتی مدیاستن بود. بیمار از نظر ویروس نقص ایمنی انسانی (HIV) منفی بود.
۳) با توجه به تظاهرات بالینی، یافتههای آزمایشگاهی و ارزیابی رادیولوژیک، کدام یک از گزینههای زیر مناسبترین قدم بعدی است؟
الف) سرولوژی از نظر تب منقوط کوههای راکی (RMSF)(۱)
ب) غربالگری آنتیبادی هیستوپلاسما
پ) غربالگری بیماری لایم با آزمون ایمونوسوربنت متصل به آنزیم(الایزا)
ت) اندازهگیری فاکتور روماتویید
ث) آزمون آنتیبادی ضد سیتوپلاسم نوتروفیل (ANCA)
بیمار، یک بیماری چند دستگاهی پیشرونده با شروع تحت حاد داشت که پوست، مفاصل، ریهها، کلیهها و غشاهای مخاطی را درگیر کرده بود.بیماریهای اندکی به جز عفونت یا اختلالات التهابی سیستمیک میتوانند این مجموعه یافتهها را ایجاد کنند.
تب منقوط کوههای راکی یک بیماری منتقل شونده از طریق کنه است. سابقه بیمار که مواجهه چشمگیری خارج از منزل و در ماههای تابستان داشته است، وی را در معرض خطر بیماریهای منتقله از راه کنه قرار میدهد. تب منقوط کوههای راکی در جنوب و جنوب شرقی ایالات متحده شایعتر است. عامل اتیولوژیک این بیماری یک باکتری داخل سلولی گرم منفی به نام ریکتزیا ریکتزی (Ricekettsia rickettsii) است. علایم به طور معمول ۷-۵ روز پس از مواجهه ایجاد میشوند. تظاهرات شامل درد غیر اختصاصی شکم است که در پی آن بثورات ماکولوپاپولار اریتماتوی بدون خارش ایجاد میشود که از سمت دیستال به سمت پروگزیمال پیشرفت میکنند. آزمایش سرولوژیک از نظر تب منقوط کوههای راکی در این بیمار ضروری به نظر نمیرسید چرا که وی هفتهها پس از تماس احتمالی با کنه مراجعه کرده بود، به جنوب شرقی ایالات متحده سفر نکرده بود و ضایعات پورپورایی داشت که برای تب منقوط کوههای راکی تیپیک نبود.
بیمار مزبور در معرض خطر هیستوپلاسموز بود چرا که در مناطق شمال غربی ساکن بود. با وجود این، عفونت هیستوپلاسموز که به طور معمول در ریهها اتفاق میافتد و به ندرت منتشر میشود، در این بیمار که بیماری چند دستگاهی دارد، بعید است. حتی هیستوپلاسموز منتشر که به طور معمول در بیماران دچار نقص ایمنی ایجاد میشود به ندرت کلیهها و پوست را در حدی که در این بیمار دیده میشود، درگیر میکند. بنابراین، علایم این بیمار غربالگری آنتیبادی هیستوپلاسما را ضروری نمیسازد.
بیماری لایم نیز که یک بیماری منتقله از راه کنه است، با اریتم مهاجر مشخص میشود که بثورات قرمز رنگ کلاسیک هستند و از مرکز پاک میشوند. سایر یافتههای بالینی شامل ضعف عمومی، میالژی، آرترالژی و تب است. بیماران به طور معمول علایم و نشانههای تنفسی فوقانی یا گوارشی ندارند. هر چند که این بیمار عوامل خطر تماس با بیماری لایم را داشت، بثورات وی و شدت درگیری اعضا برای این بیماری تیپیک نبود.
بیمار مزبور پلیآرتریت محیطی داشت که در آرتریت روماتویید نیز دیده میشود. آرتریت روماتویید به طور معمول مفاصل دیستال و کوچک را درگیر میکند و با خشکی صبحگاهی و خوردگی مفصلی در رادیوگرافی مشخص میشود. از آنجا که پلیآرتریت این بیمار پیشرونده بود و مفاصل بزرگ را درگیر کرده بود، اندازهگیری فاکتور روماتویید، تشخیص را تسهیل نمیکند.
در صورتی که واسکولیت عروق کوچک مورد ظن باشد، آزمایش ANCA باید انجام شود. بیمایهایی که با واکنش بین ANCA و آنتیژنهای پروتئیناز ۳ (PR۳) یا میلوپراکسیداز (MPO) ارتباط دارند، شامل گرانولوماتوز وگنر، پلیآنژئیت میکروسکوپی و نشانگان چرگ - استراوس هستند. واسکولیت در این بیمار مورد شک بود چرا که وی با یافتههای سیستمیک و غیراختصاصی (آرترالژی، خستگی و ضعف) و نشانههای اختلال کارکرد اعضای خاص (میکروهماچوری و ارتشاح ریوی) مراجعه کرده است. پورپورای قابل لمس پوستی همراه با زخمهای اوروفارنکس و نواحی نکروز مطرحکننده واسکولیت است تا یک فرآیند عفونی. مناسبترین قدم بعدی در این مورد، ارزیابی ANCA است.
ارزیابی ANCA نشان دهنده آنتیژن PR۳ شدیدا مثبت (بالای ۱۰۰U/mL) در آزمون ایمونوسوربنت متصل به آنزیم بود. تیتر ANCA سیتوپلاسمی (C-ANCA) در ایمونوفلورسانس غیرمستقیم ۵۱۲/۱ بود. آنتیژن MPO، ANCA دورهستهای (P-ANCA) و ANA منفی بودند.
۴) با توجه به نتایج آزمایشها و نشانگان بالینی، کدام یک از موارد زیر محتملترین تشخیص است؟
الف) نشانگان چرگ ـ استراوس
ب) پلیآنژئیت میکروسکوپی
پ) گرانولوماتوز وگنر
ت) پورپورای هنوخ شوئنلاین (HSP)
ث) پلیآرتریت ندوزا (PAN)
معیارهای تشخیص نشانگان چرگ - استراوس که یک واسکولیت نکروزان عروق کوچک در راههای هوایی است شامل آسم، سینوزیت پارانازال، ارتشاح ریوی، مونونوریت مولتیپلکس، ائوزینوفیلی بیش از ۱۰ در شمارش افتراقی گویچههای سفید و شواهد واسکولیت در نمونههای آسیبشناسی است. این بیمار شواهد آسم، ائوزینوفیلی یا مونونوریت مولتیپلکس نداشت که نشانگان چرگ - استراوس را نامحتمل میسازد.
پلیآنژئیت میکروسکوپی به طور معمول با بیماری کلیه، تب، کاهش وزن و یافتههای پوستی تظاهر میکند که شامل پورپورا و ندولها است و آن را از نظر بالینی شبیه گرانولوماتوز وگنر میسازد. با وجود این زخمهای دهان این بیمار، یافتههای راههای تنفسی فوقانی گرانولوماتوز وگنر را مشخص میسازد و نه پلیآنژئیت میکروسکوپی همچنین P-ANCA/MPO در پلیآنژئیت میکروسکوپی بیشتر دیده میشوند تا C-ANCA/PR۳ که در این بیمار مشاهده شده است. بنابراین پلیآنژئیت میکروسکوپی تشخیص مورد نظر نیست. این بیمار گرانولوماتوز وگنر دارد. نه فقط برای اینکه معیارهای بالینی مشخص شده به وسیله راهکارهای سال کالج روماتولوژی آمریکا را پر میکند (به بحث مراجعه کنید)، بلکه C-ANCA/PR۳ نیز مثبت است. هر چند که نتایج اختصاصی متفاوت هستند، مطالعات به طور کلی توافق دارند که ویژگی C-ANCA برای گرانولوماتوز وگنر بیش از ۸۰ است.
یافتههای پورپورای هنوخ شوئنلاین که یک واسکولیت غالب در کودکان ۱۵-۳ ساله است شامل پورپورای قابل لمس، درد مفصلی، درد شکم و بیماری کلیه بدون شواهد کوآگولوپاتی است. هر چند که۱۰ از موارد در بزرگسالان رخ میدهند، پورپورای هنوخ شوئنلاین ارتباط شناخته شدهای با PR۳ یا MPO-ANCA ندارد.
برخلاف نشانگان چرگ - استراوس، پلیآنژئیت میکروسکوپی و گرانولوماتوز وگنر، پلیآرتریت ندوزا یک واسکولیت سیستمیک هم در شریانهای کوچک و هم در شریانهای متوسط است. تظاهرات بالینی شامل علایم سیستمیکی مانند لتارژی، ضعف، تب، کاهش وزن و آرترالژی همراه با پرفشاری خون و مونونوروپاتی یا پلینوروپاتی است. در این مورد، پلیآرتریت ندوزا بسیار بعید است چرا که به ندرت ریهها را درگیر میکند و ANCA مثبت ندارد.
ارزیابیها مشخص کرد که تظاهرات بیماری وی علل عفونی یا هماتولوژیک ندارد. کشت خون، پوست و مایع سینوویال، رشدی را نشان نداد. بررسی هپاتیت B و C منفی بود. اسمیر خون محیطی نشان دهنده گویچههای قرمز هیپوکروم و میکروسیتی بود.
۵) با توجه به شدت بیماری وی، کدام یک از موارد زیر مناسبترین رژیم درمانی اولیه است؟
الف) گلوکوکورتیکوییدها و سیکلوفسفامید
ب) گلوکوکورتیکوییدها و متوترکسات
پ) گلوکوکورتیکوییدها و آزاتیوپرین
ت) گلوکوکورتیکوییدها و ایمونوگلوبولین داخل وریدی
ث) گلوکوکورتیکوییدها و پلاسمافرز
آثار سریع ضد التهابی گلوکوکورتیکوییدهای داخل وریدی و خوراکی، آنها را بخشی از رژیم درمانی استاندارد در بیماران مبتلا به گرانولوماتوز وگنر میسازد. درمان گرانولوماتوز وگنر شدید و خطرساز برای اعضای بدن نیاز به گلوکوکورتیکوییدهای داخل وریدی دارد، در حالی که بیماری محدود را میتوان با پردنیزون خوراکی درمان کرد. در صورتی که گرانولوماتوز وگنر شدید باشد، درمان بیشتری لازم است. بیمار مزبور معیارهای بیماری شدید را دارد چرا که میکروهماچوری و کستهای ادراری دارد. سایر شاخصهای بیماری شدید شامل هیپوکسمی و تغییرات عصبی است. سیکلوفسفامید به اضافه گلوکوکورتیکوییدها موثرترین رژیم درمانی اولیه در گرانولوماتوز وگنر شدید و خطرساز برای اعضای بدن است.
در بیماران مبتلا به بیماری محدود که دستگاههای بدن یا زندگی را به خطر نمیاندازند، متوترکسات خوراکی هفتگی درمان انتخابی است. این درمان، مسمومیت ناشی از کاربرد طولانیمدت سیکلوفسفامید مانند سرطان مثانه، میلودیسپلازی و لنفوم را محدود میکند. آزاتیوپرین موجب القای فروکش نمیشود اما به حفظ آن کمک میکند. در این مورد ایمونوگلوبین داخل وریدی و پلاسمافرز به عنوان درمان اولیه اندیکاسیون ندارند.
بیمار مذکور g/day ۱ متیلپردنیزولون داخل وریدی به مدت ۳ روز دریافت کرد و پاسخ بالینی بسیار مطلوبی داشت. mg/day ۶۰ پردنیزون به مدت ۱۰ روز پس از ترخیص از بیمارستان تجویز و در پی آن mg/day ۴۰ پردنیزون به مدت ۶ هفته داده شد. mg/day ۱۵۰ سیکلوفسفامید خوراکی آغاز شد. بیمار mg/day ۴۰۰/۸۰ تریمتوپریم- سولفامتوکسازول خوراکی پس از بستری به عنوان پروفیلاکسی برای پنومونی پنوموسیستیس دریافت کرد.
● بحث و تفسیر
گرانولوماتوز وگنر واسکولیت ایدیوپاتیک و سیستمیک عروق کوچک است که با التهاب گرانولومی نکروزان در مجاری تنفسی فوقانی و تحتانی و گلومرولونفریت مشخص میشود. شیوع و بروز سالانه آن به ترتیب ۱۵۷-۲۴ در هر میلیون و ۱۴-۳ در هر میلیون است. گرانولوماتوز وگنر بیماران را در اواسط زندگی درگیر میکند و سن متوسط شروع آن دهه پنجم عمر است. مردان در معرض خطر نسبتا بیشتری برای ایجاد گرانولوماتوز وگنر هستند و این بیماری هنوز هم در سیاهپوستان نادر است.
علایم تنفسی فوقانی مانند سینوزیت، اوتیت میانی، درد گوش و ضایعات دهانی شایعترین علل مراجعه هستند. شروع علایم به طور متوسط ۷/۴ ماه پیش از تشخیص است. سایر یافتههای شایع در هنگام تشخیص شامل درگیری ریوی (۴۵ از بیماران) مانند ارتشاح یا ندول در رادیوگرافی قفسهسینه، هموپتیزی یا پلوریت، تب (۲۳)، گلومرولونفریت (۱۸) یا تغییرات پوستی (۱۳) هستند. ضایعات تاولی پوستی در این بیمار، تظاهرات غیرمعمول گرانولوماتوز وگنر هستند. همانطور که در این مورد مشاهده شد، دو سوم از بیماران دچار علایم عضلانی ـ اسکلتی در زمانی از سیر بیماری میشوند که میتواند منجر به تشخیص اشتباه آرتریت روماتویید در بیماران مبتلا به گرانولوماتوز وگنر شود که فاکتور روماتویید در آنها مثبت است.
کالج روماتولوژی آمریکا ۴ معیار برای گرانولوماتوز وگنر وضع کرد که داشتن ۲ مورد از آنها حساسیت ۸۸ و ویژگی ۹۲ برای گرانولوماتوز وگنر دارد:
۱) التهاب بینی یا دهان که با زخمهای دهان یا ترشح خونی-چرکی از بینی مشخص میشوند،
۲) ندولها، ارتشاح یا ضایعات حفرهدار در رادیوگرافی قفسه سینه،
۳) میکروهماچوری یا کستهای گویچه قرمز در ادرار
۴) التهاب گرانولوماتوز داخل آرتریولی یا دور آرتریولی در بیوپسی.
گرانولوماتوز وگنر درمان نشده مرگ و میر یک ساله تا ۸۰ به همراه دارد. مراقبتهای اولیه شامل گلوکوکورتیکوییدها است و شدت بیماری ما را مجبور به انتخاب داروهای همزمان میکند. بیماران بدون بیماری مرگبار یا دچار بیماری محدود (که اغلب با فقدان درگیری کلیوی مشخص میشود) از درمان با متوترکسات هفتگی برای القای فروکش بیماری سود میبرند.
عود همچنان یک مشکل شایع در بیماران مبتلا به گرانولوماتوز وگنر است. یک مطالعه جدید با میانگین پیگیری ۲۷ ماه نشاندهنده میزان عود ۵۷ علیرغم درمان بوده است.
علیرغم درمان مطلوب، بیماران مبتلا به گرانولوماتوزوگنر دچار عوارض قابل توجهی میشوند که اغلب ناشی از نارسایی کلیه یا مسمومیت ناشی از درمان است. در مجموعهای از ۱۵۸ بیمار میزان مرگ ۲۰ گزارش شد که بیش از نیمی از آن مستقیما به گرانولوماتوز وگنر مربوط میشد. گرانولوماتوز وگنر همچنان یک بیماری وخیم است. اگر چه تشخیص مناسب، پیامدهای کوتاهمدت را بهبود میبخشد اما پیشآگهی درازمدت همچنان تغییری نکرده است.
ترجمه: دکتر رضا غلامیخوجین
منبع:
Culle C MW, et al. ۵۵-year-old man with purpura and foot Pain. Mayoclinic Proceedings January ۲۰۰۸; ۸۳: ۹۳-۶.
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست












































































