دوشنبه, ۱۳ اسفند, ۱۴۰۳ / 3 March, 2025
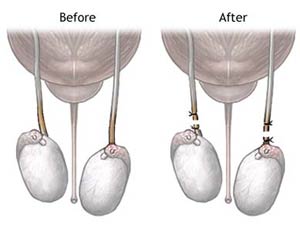
ناباروری در مرد

● پارامترهای مایع منی و پیش آگهی
تعجب آور نیست که احتمال موفقیت در موارد استفاده از اسپرم مردان نابارور در IUI، تا حدودی به شدت اختلال مایع منی بستگی داشته باشد. تعداد، تحرک و مورفولوژی اسپرم، همگی برمیزان موفقیت تأثیر میگذارند.
● تعداد تام اسپرم متحرک:
احتمال IUI موفقیت آمیز با افزایش تعداد تام اسپرمهای متحرک تلقیحشده، افزایش مییابد. درصورتی که تعداد تام اسپرمهای متحرک به فراتر از آستانهی تقریباً ۱۰ میلیون برسد، نتایج حاصل میشوند. تعداد بیشتر، احتمال موفقیت را افزایش نمیدهد و در صورت تلقیح کمتر از ۱ میلیون اسپرم متحرک احتمال موفقیت IUI بسیار اندک است. ترکیب اسپرمهای حاصل از ۲ مایع انزال که با فاصلهی حدود ۴ ساعت گرفته شدهاند، ممکن است تعداد اسپرمهای موجود را در مردان مبتلا به اولیگواسپرمی افزایش دهد.
● معیارهای مورفولوژیک دقیق اسپرم:
همانطور که میتوان انتظار داشت، با توجه به اینکه ارزش پیشگویی کنندگی معیارهای مورفولوژیک دقیق اسپرم در مورد موفقیت لقاح آزمایشگاهی مرسوم به اثبات رسیده است، درصد اسپرمهای دارای مورفولوژی طبیعی (بر اساس معیارهای دقیق) نیز ظاهراً ارزش پیشگویی کنندگی مشابهی در مورد IUI دارد. در تعداد زیادی از بررسیها، ارتباط بین معیارهای مورفولوژیک دقیق اسپرم و پیامدهای سیکلهای IUI بررسی شده است. اگر چه در تمام این بررسیها ارتباطی بین این دویافت نشده، در اکثر آنها ارتباط پرقدرتی دیده شده است.
همانند نتایج مشاهده شده در سیکلهای IVF، احتمال موفقیت با IUI با افزایش درصد اسپرمهای دارای مورفولوژی طبیعی افزایش می یابد. در صورتی که ۱۴ درصد یا تعداد بیشتری از اسپرمها دارای مورفولوژی طبیعی باشند، میزان موفقیت با IUI به حداکثر میرسد؛ در صورتی که ۴ تا ۱۴ درصد اسپرمها طبیعی باشند میزان موفقیت در حد متوسط، و درصورتی که کمتر از ۴ درصد اسپرمها طبیعی باشند میزان موفقیت عموماً بسیار اندک است. بنابراین به طور کلی در زوجهای مبتلا به ناباروری با عامل مردانه از جمله مردان مبتلا به تراتواسپرمی شدید (کمتر از ۴ درصد اسپرم طبیعی)، بهترین توصیه این است که در صورت امکان منابع موجود صرف IVF و ICSI شوند.
● سایر عوامل پروگنوستیک
کاملاً مشخص است که پیشآگهی موفقیت با IUI در درمان ناباروری با عامل مردانه، در صورتی در بهترین حد خواهد بود که هیچ عامل دیگری برای ناباروری وجود نداشته باشد. به طور بسیار اختصاصی، سن زن، هماهنگی و کیفیت عملکرد تخمکگذاری و وضعیت آناتومی دستگاه تولید مثل، عموماً پیشآگهی را تحت تأثیر قرار میدهند.وسعت ارزیابی این عوامل اضافی قبل از شروع درمان با IUI، باید به صورت فردی تعیین شود.
● سن مادر:
سن مادر یکی از متغیرهای اصلی در تمام زوجهای نابارور است. حتی در صورت استفاده از اسپرم اهدایی نیز احتمال موفقیت با افزایش سن مادر به طور پیشرونده کاهش مییابد. میزان باروری در هر سیکل و میزان تجمعی حاملگی (پس از ۷ سیکل) در زنان زیر ۳۵ سال دریافت کنندهی اسپرم اهدایی (۲۰/۰؛ ۸۸ درصد) مساوی با میزان مشاهده شده در زوجهای بارور طبیعی است، اما در زنان ۳۵ تا ۴۰ ساله (۱۲/۰؛ ۶۵ درصد) و در زنان بالای ۴۰ سال (۰۶/۰؛ ۴۲ درصد) کمتر است. بهتراست در موارد زیر بررسی ذخیرهی تخمدان انجام شود: زنان بالای ۳۵ سال؛ سابقهی خانوادگی یائسگی زودهنگام، سابقهی جراحی، شیمیدرمانی یا پرتودرمانی تخمدان، زنان سیگاری؛ و وجود سابقهی پاسخ ضعیف به تحریک با گنادوتروپینهای برونزا. احتمال موفقیت با IVF در زنان مبتلا به کاهش ذخیرهی تخمدان بسیاراندک است و چنین استنباط میشود که در این موارد احتمال موفقیت با IUI نیز نسبتاً کم خواهد بود.
● عملکرد تخمکگذاری:
در مواردی که برنامهی درمانی شامل تحریک تجربی تخمدان نیست، قطعاً بررسی عملکرد تخمکگذاری با روشهای عینی حداقل کاری است که باید انجام شود.
اختلالات تخمکگذاری حتی در زنانی که تمایل دارند از تلقیح اسپرم اهدایی استفاده کنند، شایع هستند. القای تخمکگذاری، میزان موفقیت تلقیح مایع منی اهدایی را در زنان مبتلابه اختلال عملکرد تخمکگذاری افزایش میدهد، اما میزان باروری در هر سیکل، در زنان دارای سیکلهای تخمکگذاری خود به خود همچنان کمتر از حد طبیعی خواهد بود.
● عوامل رحمی و لولهیی:
هیستروسالپنگوگرافی (HSG) در زنان بالای ۳۵ سال و در زنانی که در سابقهی طبی یا معاینهی فیزیکی آنان شک به آندومتریوز و یا عوامل رحمی یا لولهیی ناباروری مطرح شده است، توصیه میشود،چون احتمال موفقیت با IUI در زوجهای مبتلا به ناباروری ناشی از ترکیب عامل لولهیی و عامل مردانه کمتر است؛ IVF با یا بدون ICSI، معمولاً گزینهی درمانی بهتری محسوب میشود. در صورتی که شک به این مسایل وجود نداشته باشد، احتمال غیرطبیعی بودن نتایج HSG بسیار کم خواهد بود. درصورتی که HSG قبل از شروع درمان انجام نشده باشد، توصیه میشود در زنانی انجام شود که پس از ۴ تا ۶ دورهی تلقیح مایع منی اهدایی، حامله نشدهاند. انجام لاپاروسکوپی و هیستروسکوپی در اکثر زنان ضرورت ندارد، اما در زنان دارای HSG غیر طبیعی و یا در صورت وجود علائم و نشانههای بیماری پیشرفتهی لگن اقدامی مناسب است.
● تحریک تجربی تخمدان
تحریک تجربی تخمدان با کلومیفن سیترات یا گنادوتروپینهای برونزا معمولاً همراه با IUI برای درمان زوجهای مبتلا به ناباروری با عامل مردانه به کار میرود؛ انجام این کار براساس این مشاهده بوده است که در زوجهای مبتلا به ناباروری با علت غیر قابل توجیه، میزان باروری در هر سیکل (احتمال حاملگی در هر سیکل) پس از درمان ترکیبی بیشتر از IUI یا تحریک تخمدان به تنهایی است. ارزش اضافه شده در اثر تحریک تخمدان، در مواردی که IUI با استفاده از اسپرم مردان نابارور انجام میشود ثابت نشده است، اما دادههای حاصل از مجموعههای موردی بزرگ در مورد سیکلهای تلقیح مایع منی اهدایی ، نگرشهای مفیدی را در این زمینه ارائه کردهاند.
میزان باروری در هر سیکل، در سیکلهای تلقیح مایع منی اهدایی با تحریک کلومیفن و به صورت خود به خود مشابه بوده است (۶ تا ۱۳ درصد) و این یافته نشان میدهد که تحریک با کلومیفن ارزش کمیدارد و یا هیچگونه ارزش بیشتری ندارد. ممکن است (اما ثابت نشده است) که مزیت درمان با کلومیفن محدود به سیکلهایی باشد که در آنها چند فولیکول تکامل پیدا کرده و تخمکگذاری کردهاند. در مقابل، تحریک با گنادوتروپین برونزا میزان باروری در هر سیکل را در سیکلهای تلقیح مایع منی اهدایی تقریباً ۲ برابر (۱۴ تا۲۴ درصد) افزایش میدهد. با وجود این، خطرها (حاملگیچند قلویی، تحریک بیش از حد تخمدان)، هزینهها و مسایل لجستیک مرتبط با درمان گنادوتروپینی نیز به طور قابل توجهی بیشترهستند.
پیامدهای حاصل از مجموعههای موردی بزرگ، قویاً نشان دادهاند که تحریک با گنادوتروپین برونزا میزان باروری در هرسیکل را درسیکلهای تلقیح مایع منی اهدایی افزایش میدهد؛ این افزایش به ویژه به این دلیل رخ میدهد که درمان ترکیبی عموماً فقط بعد از شکست تلقیح در سیکلهای خود به خود، به درمان اضافه میشود. پیامدهای حاصل از تحریک با گنادوتروپینها مشابه روشهای دیگر و یا بهتر از آنها بودهاند؛ البته در مقایسههای انجام گرفته، سوگیریهایی به ضرر درمانهای ترکیبی وجود داشتهاند، چون در جمعیتهای انتخاب شده، باروری از قبل به صورت ذاتی کمتر بوده است. در یک کارآزمایی تصادفی، میزان باروری در هر سیکل در سیکلهای تحریک شده با گنادوتروپین (۱۴ درصد) بیش از ۲ برابر میزان مشاهده شده در سیکلهای تحریک شده با کلومیفن (۶ درصد) بود. چنین استنباط میشود که تحریک با گنادوتروپین میزان باروری در هر سیکل را در صورت انجام IUI با استفاده از اسپرم همسر نابارور نیز بهبود میبخشد. باوجود این، چون کیفیت ضعیفتر اسپرم مردان نابارور ممکن است نوعی عامل محدود کننده باشد، ارزش تحریک با گنادوتروپینها کمتر ازسیکلهای تلقیح مایع منی اهدایی خواهد بود.
در موارد طبیعی بودن عملکرد تخمکگذاری، درمان با IUI به تنهایی، گزینهیی معقول و مناسب است. در صورت شکست IUI در سیکلهای خود به خود و یا سیکلهای القاء شده با کلومیفن (تقریباً ۳ تا ۴ سیکل) ویا درصورتی که شریک جنسی مؤنث بیشتر از ۳۵ سال داشته باشد، تحریک با گنادوتروپین برونزا احتمال موفقیت را افزایش میدهد.
دکترمحمود عموئی
متخصص پزشکی قانونی
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست