شنبه, ۱۱ اسفند, ۱۴۰۳ / 1 March, 2025
زخمی از تلخ ترین شیرینی
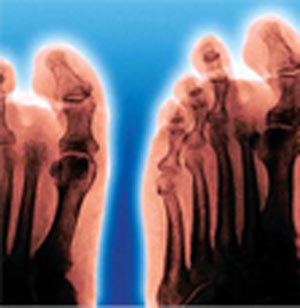
● درمانهای جدید
رویکردهای متعددی گزارش شدهاند که ممکن است باعث بهبود زخم شوند، مانند بسته شدن زخم با کمک دستگاه ایجادکننده خلأ (VAC)، استفاده از پوششهای نیمهتراوای پلیمریک که کاملا اندازه بیمار باشند، درم کشت داده شده انسانی و کاربرد محصولاتی، همچون فاکتور رشد مشتق از پلاکت.
▪ بسته شدن زخم با کمک دستگاه ایجادکننده خلأ: VAC با ایجاد فشار منفی در زخم، باعث بهبود آن به وسیله کاهش ادم اطراف زخم، تحریک جریان خون به آن و افزایش میزان تشکیل گرانولاسیون بافتی میشود. در یک کارآزمایی بالینی که VAC با درمان مرطوب زخم (هیدروژلها و آلژیناتهای اولیه) مقایسه شد، گروه بزرگی از بیماران مبتلا به زخمهای درجه ۲ و ۳ واگنر با خونرسانی مناسب عروقی که تحت درمان با VAC قرار داشتند، با بهبود کامل زخم مواجه شدند (۴۳ درصد در مقابل ۲۹ درصد گروه شاهد). همچنین نشان داده شده که VAC در بهبود زخم در بیماران مبتلا به دیابت پس از آمپوتاسیون نسبی پا نیز موثر است. با این حال، هنوز نقش VAC در درمان زخمهای دیابتی پا به خوبی مشخص نشده است.
▪ جایگزینهای پوستی: معادلهای پوست انسانی در بیماران دیابتی مبتلا به زخمهای غیرعفونی، ایسکمی نشده و مزمن پلانتار مورد ارزیابی قرار گرفتهاند. یک مطالعه، میزان بهبود زخم را با کاربرد هفتگی پوستهای پیوند زده شده (Graftskin) در مدت ۴ هفته، در مقایسه با درمانهای رایج مقایسه کرده که این روش، اثر کارآمدتری در درمان کامل زخمها داشته است. جایگزینهای پوستی که با روش بیومهندسی تولید میشوند، مانند درماگرافت (Dermagraft) و (Apligraft) نیز برای درمان زخمهای بهبودنیافته دیابتی پا در دسترس قرار دارند.
▪ فاکتورهای رشد: فاکتور رشد مشتق از پلاکت که به فرم ژل هستند، مانند «بکاپلرمین» (Becaplermin)، به وسیله اداره نظارت بر غذا و داروی آمریکا تایید شده و به عنوان درمان کمکی در زخمهای پای دیابتی استفاده میشوند. این عامل، پرولیفراسیون سلولی و رگسازی را تحریک میکند. به هر حال استفاده از این نوع عوامل هزینه زیادی دارد و گزارشهایی مبنی بر افزایش میزان مرگ و میر بیماران، ثانویه به بروز بدخیمی در بیماران درمان شده با تعداد ۳ یا بیشتر از تیوب بکاپلرمین دیده میشوند.
▪ عوامل دیگر: کارآزماییهای کوچک دیگر حاکی از اثربخشی عوامل موضعی چندی هستند. در یک مطالعه تصادفیسازی شده، استفاده از محلول ۵/۰ درصد ترتینوئین، برای ۱۰ بار در روز و به دنبال آن، ژل ید برای ۴ هفته باعث بهبود کامل ۴۶ درصد زخمها در بیماران شده، در حالی که در گروه شاهد تنها ۱۸ درصد زخمها بهبود یافته بودند. علاوه بر این تحریک الکتریکی نزدیک زخم نیز میتواند به بهبود آهسته زخم کمک کند.
▪ استفاده از اکسیژن پرفشار (HBO): درمان با اکسیژن پرفشار باعث درمان سریع زخمها میشوند، هر چند مطالعاتی که این گزارشها را ارایه نمودهاند، بیشتر مشاهدهای بوده و کارآزماییهای تصادفیسازی شده اندکی که حجم نمونه پایینی هم داشتهاند، به این موضوع پرداختهاند. در یکی از این مطالعات، ۷۰ بیمار مبتلا به زخمهای ایسکمی شدید پا (واگنر درجه ۳ و ۴) که با اکسیژن پرفشار درمان شدند، تحت بررسی قرار گرفته که میزان آمپوتاسیون در گروه مورد، ۹ درصد و در گروه شاهد ۳۳ درصد گزارش شد. اندیکاسیونهای درمان با اکسیژن پرفشار در درمان زخمهای دیابتی بهبود نیافته پا همچنان نامشخص است.
▪ سلولهای اجدادی اندوتلیال (EPCs): این سلولها نقش اساسی در بهبود زخمها دارند. در واقع این سلولها در تشکیل عروق خونی جدید در نواحی دارای هیپوکسی مشارکت فعال دارند. فعالسازی و به حرکت در آوردن EPCها به طرف مناطق ایسکمی در بیماران دیابتی با اختلال همراه است. هیپراکسی (اکسیژن پرفشار) به طور موثری به حرکت انداختن EPCها را تحریک میکند، اما آنها را به محل زخم نمیرساند. به هر حال در مدلهای حیوانی (موش)، استفاده اشتراکی از کموکینها (فاکتور آلفا ـ یک مشتق از سلولهای استرومال یا
(SDF-۱ alpha))، به حرکت EPCهای تحریک شده به سوی محل زخم منجر شدهاند. این دادهها حاکی از آن هستند که ترکیب درمانی با اکسیژن پرفشار با استفاده از SDF-۱ alpha میتواند موجب بهبود زخم در بیماران مبتلا به دیابت شوند و علاوه بر آن ممکن است توضیح دهند که چرا پس از درمان تنها با اکسیژن پرفشار، عدم بهبود یکنواختی در زخمهای پای دیابتی دیده میشود.
● راهکارها
دستورالعملهای انجمن دیابت آمریکا برای مراقبت از پا را میتوان به صورت زیر خلاصه کرد.
سالانه در بیماران مبتلا به دیابت ارزیابی جامعی از پا به عمل آورید تا عوامل خطری که زخمها و آمپوتاسیون را پیشبینی میکنند، تشخیص داده شوند. در هر معاینه روتین و معمولی، معاینه بصری پا فراموش نشود.
ارزیابی جامع پا میتواند در واحدهای مراقبتهای اولیه انجام شوند که باید به یکنواختی پوست، به خصوص میان انگشت شست و زیر سر متاتارسالها توجه شود. وجود اریتم، گرمی یا تشکیل کالوس ممکن است وجود نواحی آسیب بافتی را مشخص کنند. باید بدشکلیهای استخوانی، تحرک مفصلی و حرکت و تعادل بیمار نیز بررسی شود.
جهت بررسی از دست رفتن حس محافظتی از مونوفیلامنتهای Semmes-Weinstein ۵.۰۷ (۱۰-g) همراه با ارزیابی یکی از موارد زیر در مناطق خاص پا استفاده کنید: رفلکسهای زانو، احساس ارتعاش با دیاپازون ۱۲۸ هرتزی، احساس خلیدن با نوک سنجاق یا حد آستانه درک ارتعاش با بیوتزیومتر (Biothesiometer).
بیماری عروق محیطی را بررسی کنید (سابقه لنگش را سوال کنید) و پالسهای پدالی را ارزیابی نمایید. شاخص زانویی ـ بازویی را در افراد بالای ۵۰ سال و در افراد جوان، در صورت داشتن عوامل خطر محاسبه کنید؛ چراکه بسیاری از بیماران مبتلا به بیماری عروق محیطی بدون علامت هستند.
در صورتی که بیمار در معرض خطر بالا باشد، او را به متخصص مربوطه ارجاع دهید.
دکتر نیلوفر شایسته
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست