جمعه, ۱۰ اسفند, ۱۴۰۳ / 28 February, 2025
پزشکی هسته ای به اتاق عمل می رود
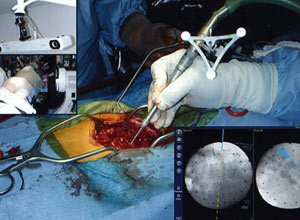
مفهوم جراحی با هدایت رادیوداروها (Radioguided surgery (RGS)) که از سیستم پروبهای تشخیصی با کمک پرتوتابی بهره میبرد، به حدود ۶۰ سال قبل باز میگردد. در واقع این نوع جراحی، یک روش ابتکاری است که در آن از یک رادیو نوکلئوتید برای تصویربرداری قبل از عمل و مشخص کردن ساختمان مورد نظر جراح برای بیوپسی گرفتن حین عمل استفاده میشود. کاربرد اختصاصی آنتیبادیهای تک دودمانی در RGS، پایه پیشرفتهای جراحی با هدایت رادیوایمیونها شده و استفاده از ردیابهایی که به تومورها (Oncotrophic) یا به غدد لنفاوی (lymphotraphic) تمایل دارند، از اصول پایه RGS میباشند.
این تکنولوژی، روشی هزینه ـ اثربخش و با اختصاصیت بالا بوده که یک ساختمان (اغلب لنفنود) را مشخص کرده و امکان دسترسی به آن را برای بررسیهای پاتولوژیک بعدی فراهم مینماید. نتیجه جراحی با هدایت رادیوداروها، افزایش اختصاصیت در بافت گرفته شده برای بیوپسی، حداقل میزان لازم برای اندازه برش و کاهش بستری شدن بیماران در بیمارستان است. لازم به ذکر است که جراحی با هدایت رادیو داروها، نباید با «رادیو سرجری» اشتباه گرفته شود؛ چراکه آن کاربرد استرئوتاکتیک تابش پرتوهای خارجی بوده و اغلب برای تومورهای داخل جمجمهای استفاده میشود.
● موارد استفاده
از موارد عمده استفاده از این شیوه بدیع جراحی، کاربرد آن در جراحیهای سرطان است، به طوری که جراح را قادر میسازد قبل از عمل جراحی، بافتی را که به وسیله رادیونوکلئوتید نشاندار شده، به درستی مشخص نماید. البته این علامتگذاری شدن با رادیونوکلئوتیدها به خصوصیات بافتی مورد نظر، ردیاب رادیواکتیو و مولکولهای حملکننده آن یا ترکیبی از هر دو بستگی دارد.
سیستمهای پروب تشخیصی مختلفی که در حین جراحی با هدایت رادیوداروها استفاده میشوند و در دسترس قرار دارند، به دو گروه عمده تقسیم میشوند: پروبهای تشخیصی گاما و بتا. این تقسیمبندی بر پایه نوع خاص پرتو تشخیص داده شده است. مهمترین متغیرهای عملکرد هر سیستم پروب تشخیصی گاما عبارتاند از:
۱) حساسیت کلی (اثربخشی)،
۲) انتخاب سهبعدی (توزیع رادیال حساسیت)،
۳) وضوح فضایی،
۴) قدرت تشخیص انرژی و
۵) کنتراست.
همچنین از مواد رادیواکتیو مختلفی در RGS استفاده میشود که به نظر میرسد بیش از همه از اشعه گاما بهرهبرداری میشود. پروبهای گاما که تابش فوتون را نمایان میسازند، شامل اشعه گاما یا اشعه ایکس میباشند. از سویی، پروبهای بتا برای آشکار کردن تابش بتا، از پوزتیرنها یا نگاترونها بهره میبرند. بنابراین به نظر میرسد تکنولوژی پروب تشخیص گاما به طور فزایندهای در RGS کاربرد پیدا کرده و به آن چیزی ارتقا پیدا کرده که امروزه به عنوان نظم یک رشته علمی در عمل جراحی و انقلابی اساسی در مدیریت جراحی بسیاری از بدخیمیها، مانند سرطان پستان، ملانوما و سرطان کولورکتال تلقی میشود.
● کاربردهای بالینی
امروزه کاربردهای بالینی مختلفی برای RGS تعریف شده، مانند جراحی با هدایت رادیوایمیونها (RIGS) که برای سرطان کولون، تهیه نقشه گره پیشاهنگ (Sentinel) برای ملانومای بدخیم، نقشهبرداری کردن از گره پیشاهنگ برای سرطان پستان، ولوولار و پنیس و تشخیص آدنومای تیرویید و تومورهای استخوان (مانند اوستنید اوستئوما). اگرچه ممکن است پروبهای تشخیصی گامای یکسانی برای همه کاربردها استفاده شود، ماده حامل و رادیونوکلئید آنها با هم فرق میکند. به طور مثال، MOAb و پپتیدها برای RIGS، سولفور کولوئید برای نقشهبرداری کردن از گرههای پیشاهنگ، ید ۱۲۵ برای RIGS، تکنسیوم ۹۹-m برای نودهای پیشاهنگ، پاراتیرویید و استخوان.
RIGS جراح را قادر میسازد تا وجود تومور را تایید کند، متاستازهای مخفی را پیدا کند و به حاشیههای برش دسترسی پیدا نماید. این موارد میتوانند نتیجه و برنامه از پیشطراحه شده یک جراحی را به طور کلی تغییر دهند. سینتیگرافی از لنف نودهای پیشاهنگ (SLN) در بیماران مبتلا به ملانوما، جراح را راهنمایی میکند تا لنفنودهای درگیر را به درستی یافته و آنها را خارج نماید. همچنین بررسی SLN در درمان سرطان پستان با نتایج امیدوارکنندهای همراه است. این روش دورنمای نتایج پاتولوژی لنفنود را تغییر داده، چراکه نمونههایی به پاتولوژیست داده میشود که امکان بررسی جامعتر را فراهم میسازد.
تاثیر کلی جراحی با هدایت اشعه در مدیریت جراحیهای بیماران مبتلا به سرطان، فراهم کردن اطلاعات حیاتی و در زمان حقیقی برای جراح است تا محل و میزان گسترش بیماری را پیدا کند. همچنین حاشیههای برداشت جراحی را به دقت تعیین و ارزیابی نماید. علاوه بر آن به جراح کمک میکند تا تهاجمی بودن جراحی را در بسیاری از روشهای تشخیصی و درمان به حداقل ممکن برساند. موضوعی که بیشترین منفعت را برای بیماران سرطانی دارد. بنابراین، نتیجه کلی جراحی با هدایت اشعه گاما، انجام جراحیهای دقیقتر بوده و از شمار جراحیهای غیرضروری میکاهد، باعث بهبود نتایج پاتولوژی شده و با نظر امیدوارانهای، بقای بیماران را بهبود میبخشد
● مقدار مجاز مواجهه با اشعه
ارزیابی مواجهه شغلی پرسنل جراحی با تابش اشعه در روشهای RGS بسیار مهم است و باید فضای محیط برای این افراد ایمن باشد. این موضوع برای درجات مختلف ید ۱۲۵، ایندیوم ۱۱۱، تکنسیوم ۹۹-m و فلوئور ۱۸ بررسی شده است. کمیسیون ساماندهی هستهای ایالات متحده (USNRC)، محدودیت سالانه مواجهه شغلی با اشعه را برای بزرگسالان به صورت دوز کلی موثر، برابر با ۵۰ هزار میکرو سیورت اعلام کرده، در حالی که کمیسیون بینالمللی حفاظت رادیولوژیکی (ICRP) این مقدار را معادل ۲۰ هزار میکرو سیورت در هر سال تعیین نموده که میانگین ۵ ساله آن نیز معادل صد هزار میکروسیورت باشد. همچنین دوز کلی موثر برابر نباید بیش از ۵۰ هزار میکروسیورت در هر سال شود.
همچنان که ما در طول قرن ۲۱ حرکت میکنیم، امیدواریم همواره بر سکوی پیشرفتهای تکنولوژیکی قدم برداریم و شاهد پیشرفتهای بیشتری در عرصه تکامل فناوری پروبهای تشخیصیگاما برای استفاده آنها حین عمل جراحی باشیم.
نویسنده: دکتر امیررضا رادمرد
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست