پنجشنبه, ۲۳ اسفند, ۱۴۰۳ / 13 March, 2025
پسر ۵ هفته ای با سابقه یک هفته ای استفراغ

● معرفی بیمار
شیرخوار ۵ هفتهای با سابقه یک هفتهای استفراغ مراجعه کرد. مادرش اظهار کرد که معمولا استفراغ مدت کوتاهی پس از شیر خوردن اتفاق میافتد. استفراغ در ابتدا مکرر نبود ولی به تدریج بدتر شده است. مادر بیمار گزارش کرد که شیرخوار بهخوبی تغذیه شده و اشتهای خوبی داشته است. با این حال از روز پیش کل حجم شیر خشک خورده شده را مدت کوتاهی پس از تغذیه استفراغ کرده است. مادرش ابراز کرد که استفراغ صفراوی نبوده و برونده ادراری کاهش یافته و از ۶ به ۴ پوشک در روز رسیده است. بیمار تبدار نبود و سرفه یا تنگی نفس وجود نداشت. شرح حال اسهال یا مدفوع خونی وجود نداشت. شیرخوار از طریق زایمان طبیعی و بهموقع دنیا آمده بود. مرور سابقه پزشکی بیمار و سابقه خانوادگی کمک کننده نبود.
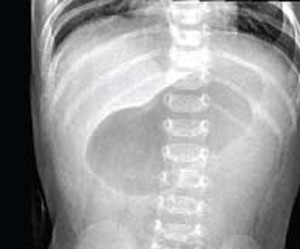
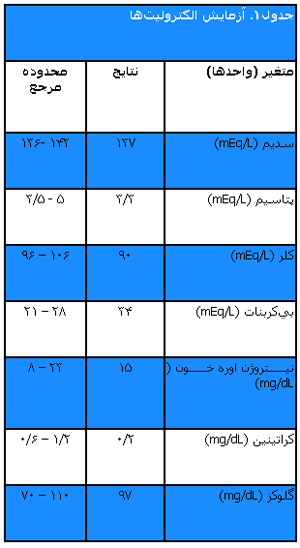
در معاینه بالینی بیمار تب نداشت و ضربان قلب کمی بالا بود. تا حدی ناراحت به نظر میرسید ولی دیسترس حاد نداشت. غشاهای مخاطی مرطوب بودند و سمع ریه پاک و شکم کمی برجسته بود. در لمس شکم، شیرخوار با فشار استفراغ کرد و سپس شروع به گریه نمود. معاینه رکتوم طبیعی و مدفوع فاقد خون بود. بقیه معاینات بالینی طبیعی بود. مایعات وریدی به میزان ۲۰mL/kg نرمال سالین شروع شد و گرافی شکم (شکل۱) و آزمایش الکترولیتها درخواست شد (جدول۱).
۱) ریفلاکس معده به مری
۲) بیماری هیرشپرونگ
۳) تنگی هیپرتروفیک پیلور(۱) (HPS)
۴) درهم رفتگی روده
۵) چرخش ناهنجار(malrotation) همراه ولولوس میان روده
۶) انتروکولیت نکروزان(necrotizing enterocolitis)
▪ پاسخ:
جواب درست (۳) است، تنگی هیپرتروفیک پیلور.
● بحث
هنگام بررسی استفراغ شیرخوار، بهدست آوردن توصیف دقیق علایم در رسیدن به تشخیص صحیح مهم است. علل احتمالی براساس این که آیا دوره استفراغ شروع ناگهانی داشته، بهتدریج پیش رونده بوده، مزمن یا بدون تغییر باشد تغییر میکند. تعداد استفراغ بر شدت بیماری و خطر دهیدراتاسیون یا اختلالات الکترولیتی دلالت دارد. سن کودک همچنین سر نخهای تشخیصی مهمی را فراهم میکند. تمام اختلالات ذکر شده در بالا میتواند باعث استفراغ در شیرخوار شود. با این حال، شیرخواران مبتلا به چرخش ناهنجار به همراه ولولوس روده میانی بهطور تیپیک با استفراغ صفراوی، اتساع شکم و شوک مراجعه میکنند. انتروکولیت نکروزان (NEC) اغلب در شیرخواران نارس در بخش مراقبتهای ویژه نوزادان دیده میشود. خصوصیات بالینی شامل استفراغ که میتواند خونی باشد، هماتوشزی، اتساع شکم و شوک است. برخلاف بیمار فوق، شیرخوار از نظر ظاهری بسیار بدحال به نظر میرسد. در ریفلاکس معده به مری نیز استفراغ صفراوی نیست ولی با گذشت زمان بدتر نمیشود و بهندرت جهنده است. درهم رفتگی روده در مورد این بیمار نامحتمل است زیرا این بیماری غالبا بین ۱۲-۵ ماهگی تظاهر پیدا میکند. به طور تیپیک بیماران دورههای درد شدید شکم را خواهند داشت. نوزادان مبتلا به بیماری هیرشپرونگ اغلب در شیرخوارگاه به علت عدم دفع مکونیوم تشخیص داده میشوند. علایم شامل یبوست و وزنگیری ناکافی است. درنهایت، باید توجه داشت که موارد استفراغ شیرخواری همیشه منشا گوارشی ندارد. سایر علل شامل عوامل عفونی، آسیبهای داخل جمجمه، اختلالات مادرزادی متابولیسم و اثرات جانبی داروها است. مجددا تاکید میشود که گرفتن شرح حال و معاینه بالینی دقیق در کنار گذاشتن این علل کمک خواهد کرد. علل غیرگوارشی در این بیمار به دلیل عدم وجود شواهد کافی در حمایت از این علل به عنوان تشخیصهای احتمالی در نظر گرفته نشد.
مرور آزمایش الکترولیتها و رادیوگرافی شکم بررسیهای بیشتری را طلبید. سونوگرافی شکم هیپرتروفی جدار پیلور را نشان داد (شکل۲). تشخیص HPS برای بیمار مطرح و با یک جراح اطفال مشاوره شد. شیرخوار تحت عمل موفقیتآمیز پیلورومیوتومی رامستد (Ramstedt) قرار گرفت که منجر به برطرف شدن کامل علایم گردید.
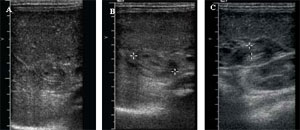
HPS شیرخواران با هیپرتروفی پیشرونده عضلانی پیلور که در نهایت منجر به انسداد خروجی معده میشود، مشخص میگردد. بروز HPS در شیرخواران تقریبا یک مورد در ۲۵۰ تولد زنده است. HPS در شیرخواران پسر ۴ برابر شایعتر از شیرخواران دختر است. موارد HPS در خانوادهها تجمع پیدا میکند بهخصوص زمانی که سابقه مثبت در خانواده مادری وجود دارد.
● اتیولوژی
علت HPS، نامشخص است ولی اعتقاد بر این است که چند عاملی است و دارای اجزای ژنتیکی و محیطی میباشد. هلیکوباکتر پیلوری، کارکرد نارس ناقل عصبی در عضلات حلقه پیلور، فعالیت اندک سازنده اکسید نیتریک، افزایش پروستاگلاندین، استفاده از اریترومایسین طی بارداری، مصرف اریترومایسین توسط شیرخوار و سیگار کشیدن مادر همه به عنوان علل احتمالی توصیف شدهاند ولی شواهد آشکاری در حمایت از این فرضیات وجود ندارد.
● تظاهرات
شیرخواران مبتلا به HPS معمولا در هفتههای ۶-۲ زندگی با استفراغ پیشرونده غیرصفراوی که جهنده میشود از نظر پزشکی مورد توجه واقع میشوند. در ابتدا شیرخواران با HPS بنیه خوبی دارند و به خوبی تغذیه میشوند ولی همچنان که دهیدراتاسیون و اختلال متابولیک بدتر میشود (به طور کلاسیک آلکالوز متابولیک هیپوکالمیک هیپوکلرمیک) لتارژیک میشوند. یک پیلور قابل لمس که اغلب «زیتون» (Olive) نامیده میشود، در معاینه بالینی یافت میشود. لمس زیتون در شرایط بالینی متناسب (یعنی در شیرخوار ۸-۲ هفتهای با استفراغ جهنده غیرصفراوی پیشرونده مانند بیمار فوق) قویا HPS را مطرح میکند. تخلیه معده با قرار دادن لوله بینی ـ معدی معاینه شکم را تسهیل میکند. همچنین معاینه شیرخوار مدت کوتاهی پس از استفراغ همان نتیجه را میدهد. امواج پریستالتیسم در حال حرکت از چپ به راست در قسمت فوقانی شکم درست قبل از استفراغ ممکن است دیده شود.
● مطالعات تصویربرداری
در رادیوگرافیهای شکم ممکن است نشانه «حباب دوگانه تغییر یافته» (modified double bubble) (نشان دهنده تنه بزرگ شده معده و پیلور) یا نشانه کاترپیلار (یک معده بسیار متسع با شیارهای بارز شده که نمایانگر افزایش حرکات پریستالتیسم معده به سمت ناحیه انسداد است) دیده شود. کاهش گاز روده در دیستال معده دیده میشود (شکل۱). این یافتههای رادیوگرافی شکم تشخیصی نیست ولی به نفع تشخیص است، بنابراین سونوگرافی شکم باید بدون توجه به حضور یافتههای بالینی همچون زیتون برای تایید تشخیص HPS انجام شود. دقت تشخیص سونوگرافی برای HPS با حساسیت و ویژگی نزدیک به ۱۰۰ بالا است. سونوگرافی نشان دهنده پیلور طویل با دیواره ضخیم است. معیارهای تشخیصی HPS در گزارشهای مختلف متفاوت است. محدوده معیارهای منتشر شده از ۴-۳ میلیمتر برای پهنای عضله پیلور و ۱۹-۱۵ میلیمتر برای درازای عضله پیلور است. تصاویر سونوگرافی این بیمار حاکی از هیپرتروفی دیواره پیلور با پهنا و درازای به ترتیب بیش از ۳ میلیمتر و ۱۷ میلیمتر بود(شکل۲).
● تشخیصهای افتراقی
HPS از علل بالقوه گوارشی استفراغ در نوزادان و شیرخواران است. از آنجا که استفراغ در نوزادان و شیرخواران ممکن است نشان دهنده شرایط زمینهای جدی باشد، پزشکان باید با تشخیصهای افتراقی آن برای زود آغاز کردن درمان مناسب آشنا باشند. بخش زیر نگاه مختصری از جنبههای برجسته چرخش ناهنجار به همراه ولولوس میان روده، انتروکولیت نکروزان، ریفلاکس معده به مری، درهم رفتگی روده و بیماری هیرشپرونگ دارد.
چرخش ناهنجار با ولولوس میان روده. بیمارانی که چرخش ناهنجار با ولولوس میان روده دارند اغلب در ماه اول زندگی تظاهر پیدا میکنند. همانطور که پیشتر گفته شد، شیرخواران با چنین حالتی استفراغ صفراوی و اتساع شکم خواهند داشت و ممکن است حین مراجعه کاملا بدحال یا حتی در شوک باشند. استفراغ صفراوی شایعترین ویژگی تظاهر کننده چرخش ناهنجار با ولولوس روده است و در بیش از ۷۵ موارد وجود دارد. با این حال یک مطالعه نشان داده است که ولولوس میان روده علت زمینهای تنها ۲۰ از مواردی است که شیرخوار با استفراغ صفراوی تظاهر پیدا میکند. رادیوگرافیهای شکم ممکن است نشان دهنده اتساع معده، سطوح مایع ـ هوا در روده کوچک و کاهش گاز روده در نواحی دیستال باشد. تصویربرداری نواحی فوقانی دستگاه گوارش روش تشخیص انتخابی است و ممکن است نمای «در بطری باز کن» (corkscrew) را در دئودنوم نشان دهد(یک سیر مارپیچی از لوپهای میان روده هنگامی که دئودنوم کدر شده [opacified] دور شریان مزانتریک میپیچد) .
چرخش ناهنجار با نسبت ۲ به ۱ در پسرها شایع تر است. تقریبا ۷۵ تمام شیرخواران مبتلا به چرخش ناهنجار، ولولوس پیدا میکنند. این وضعیت ناشی از نقص در تکامل جنینی است که دئودنوم به طور ناکامل میچرخد و به مکان آناتومیک صحیح آن نمیچسبد. بنابراین مزانتر میتواند به دور خودش بپچید که به انسداد و اختلال عروقی منجر خواهد شد. چرخش ناهنجار با ولولوس میان روده یک اورژانس جراحی است که مرگ و میر بین ۱۵- ۳ دارد. درمان شامل مایعات داخل وریدی، ساکشن معده از طریق بینی و مشاوره فوری جراحی است.
انتروکولیت نکروزان (NEC). بیماری شیرخواران نارس است و اکثرا در بخشهای مراقبت ویژه نوزادن یافت میشود. با این حال تقریبا ۱۰ از موارد NEC در شیرخواران ترم یا نزدیک ترم متولد شده و در هفته اول تا چهارم زندگی رخ میدهد. شیرخواران مبتلا به NEC با استفراغ صفراوی یا غیرصفراوی تظاهر پیدا میکنند. هماتمز و هماتوشزی ممکن است در موارد شدیدتر اتفاق بیفتد. رادیوگرافیهای شکم درجات متغیری از اتساع لوپهای روده را نشان خواهند داد. پنوماتوز روده (هوا داخل جدار روده) و وجود هوا در مجاری صفراوی در موارد پیشرفته NEC مشاهده میشود. گاز در ورید پورت در ۳۰-۱۰ موارد دیده میشود. این شیرخواران کاملا بدحال هستند و اغلب نیاز به حمایتهای تنفسی و قلبی ـ عروقی دارند. آنتیبیوتیکهای وسیعالطیف باید آغاز شود و با یک جراح اطفال به طور اورژانس مشورت شود.
ریفلاکس معده به مری. این ریفلاکس از علل شایع استفراغ در دوره شیرخوارگی است و ناشی از ناکارآمد بودن اسفنکتر تحتانی مری میباشد. شدت علایم از بالا آوردن گاهگاهی تا استفراغ مداوم متغیر است. افتراق بین مراحل ابتدایی ریفلاکس با HPS زمانی که «زیتون» قابل لمس نباشد، دشوار است. هر چند در ریفلاکس استفراغ با گذشت زمان بدتر نمیشود و بهندرت جهنده است که در افتراق این وضعیت از HPS قبل از انجام سونوگرافی کمک خواهد کرد. اکثر شیرخواران مبتلا به ریفلاکس به وزنگیری ادامه خواهند داد ولی اختلال رشد میتواند رخ دهد. به طور کلی علایم ریفلاکس تا ۳ ماهگی برطرف میشود. تغذیه کمحجم و مکرر، آروغ زدن مکرر، شیرخشکهای غلیظ و وضعیت نیمه نشسته پس از شیرخوردن در اکثر موارد علایم را بهبود میبخشد. در موارد شدیدتر مسدودکنندههای گیرنده هیستامینی H۲ و متوکلوپرامید کمککننده خواهد بود. فوندوپلیکاسیون نیسن(Nissen) در بیمارانی که به درمانهای طبی و علامتی پاسخ نمیدهند اندیکاسیون پیدا میکند. در فوندوپلیکاسیون، فوندوس معده دور انتهای تحتانی مری پیچیده میشود و از برگشت محتوای معده جلوگیری میکند.درهم رفتگی روده. درهم رفتگی به طور شایع در سنین ۱۲-۵ ماهگی اتفاق میافتد. اگرچه درهم رفتگی اغلب عامل انسداد روده کوچک در بچههاست، تقریبا در ۵ موارد در بزرگسالان اتفاق میافتد. درهم رفتگی روده در بزرگسالان به احتمال زیاد با یک آسیب زمینهای همراهی دارد. انسداد روده ناشی از حرکت تلسکوپی یک قطعه از روده به داخل دیگری است که منجر به انسداد بازگشت وریدی، ادم دیواره روده، انسداد روده و ایسکمی جدار روده میشود. پرفوراسیون ممکن است اتفاق بیفتد. درهم رفتگی ایلئوکولیک شایعترین نوع است.
بیماران مبتلا به درهم رفتگی با درد شکم، استفراغ و مدفوع خونی تظاهر مییابند. ممکن است دردهای دورهای شکم از قبل وجود داشته باشد. طی دورههای درد، کودک تسکینپذیر نیست و غالبا با جمع کردن پاها به داخل شکم و گریه کردن ناشی از درد توصیف میشود. گاهی بچهها بدون سابقه درد و در عوض با ضعف و بیحالی مراجعه میکنند. لمس شکم به طور کلاسیک نمایانگر توده سوسیسی شکل در ربع فوقانی راست شکم است. رادیوگرافی شکم معمولا غیرطبیعی است ولی تشخیصی نمیباشد. سونوگرافی بهطور شایعی برای تشخیص درهم رفتگی استفاده میشود. باریم انما هم تشخیصی و هم درمانی است چراکه فشار ناشی از ماده حاجب درهم رفتگی را به حالت اول برمیگرداند. از انمای هوا نیز برای تشخیص و جاندازی استفاده میشود. تصحیح به روش جراحی زمانی که روشهای غیرجراحی موفق به جااندازی درهم رفتگی نمیشوند مورد نیاز است.
بیماری هیرشپرونگ. بیماری هیرشپرونگ به علت نبود مادرزادی گانگلیونهای کولون ایجاد میشود و یکی از علل انسداد نسبی روده کوچک در اوایل شیرخواری محسوب میشود. این ضایعه در پسرها شایعتر است. هرچند بیماری هیرشپرونگ معمولا تکگیر است ممکن است با نشانگان داون همراه باشد. معمولا با عدم دفع مکونیوم در ۲۴ ساعت اول حیات در شیرخوارگاه به این تشخیص مشکوک میشوند. یبوست، استفراغ و اتساع شکم سایر علایم تظاهر کننده هستند. رادیوگرافیهای شکم نشاندهنده اتساع کولون با سطوح مایع ـ هوا در روده بزرگ و کوچک میباشد. با این حال در بیشتر موارد این بررسیها کمککننده نیستند. باریم انما که نشان دهنده قطعه باریک بدون گانگیون با اتساع پروگزیمال باشد قویا به نفع بیماری هیرشپرونگ است. اما در حالت نبود کامل گانگلیون که باعث میشود در باریم انما ناحیه بینابینی قابل مشاهده نباشد ممکن است این بیماری از نظر دور بماند. تشخیص با مانومتری و بیوپسی داده میشود. بیوپسی نبود سلولهای گانگلیونی و حضور تنه هیپرتروفی شده عصبی را نشان میدهد.
● درمان
درمان ابتدایی HPS شامل تجویز مایعات داخل وریدی، تصحیح اختلالات الکترولیتی و مشاوره جراحی اطفال است. باید فرض شود که شیرخوار در چنین مواردی دهیدراته است و باید انفوزیون گلوکز ۵ در محلول نمکی سالین نیمنرمال به اضافه mEq/L ۱۰ کلرید پتاسیم با سرعت mL/kg ۱۵۰ در روز دریافت کند. دوز یکباره mL/kg ۲۰-۱۰ از سالین نرمال ممکن است مورد نیاز باشد. اختلالات الکترولیتی و متابولیکی باید قبل از جراحی تصحیح شوند.
درمان قطعی HPS جراحی است. پیلورومیوتومی رامستد انجام میشود که شامل برش دادن پیلور هیپرتروفی شده برای آزاد کردن تنگی است. این روش میتواند از طریق لاپاروسکوپی یا به روش باز انجام شود. مطالعاتی که پیلورومیوتومی باز را با لاپاروسکوپی مقایسه کردهاند پیشنهاد میکنند که رویکرد کم تهاجم لاپاروسکوپی میتواند جایگزین مطمئن و موثری برای روش جراحی باز باشد.
اقدامات غیرجراحی نیز برای درمان HPS در نظر گرفته شدهاند. اتساع با بالون با هدایت آندوسکوپی شرح داده شده است. از آنجا که اتساع با بالون به حلقه سروزی- عضلانی آسیب نمیرساند از این روش برای بیمارانی که در آنها بیهوشی عمومی با خطر قابل ملاحظهای همراه است یا برای افرادی که رویکرد جراحی امکانپذیر نیست، بسیار مناسب است. تجویز آتروپین وریدی نیز مورد مطالعه قرار گرفته است، هرچند درمان با آتروپین نیاز به بستری طولانی مدت دارد و میزان موفقیت آن به میزان قابل ملاحظهای کمتر از جراحی است. تغذیه از طریق بینی به دئودنوم نیز به عنوان یک گزینه درمانی مناسب توصیف شده است. با این حال، درمان جراحی، درمان انتخابی است. اقدامات غیرجراحی تنها زمانی مناسب است که جراحی قابل انجام نباشد. مرگ و میر ناشی از HPS نادر است.
HPS از علل استفراغ در شیرخواران است. قبل از ارایه تشخیص HPS باید توجه شود که بیماران مبتلا به آسیبهای گوارشی که نیاز به درمان فوری دارند (مانند آنتروکولیت نکروزان و انسداد روده) و همچنین ضایعات غیرگوارشی همچون عفونت و آسیبهای داخل جمجمه کنار گذاشته شوند. در بیمارانی که شرح حال دقیق و معاینه بالینی نشان دهنده تشخیص احتمالی HPS هستند، درمان اولیه شامل مایعدرمانی و اصلاح الکترولیتها به میزان مورد نیاز است. سونوگرافی شکم تشخیص HPS را تایید میکند. زمانی که تشخیص قطعی شد درمان جراحی خواهد بود و بهبود کامل نتیجه مورد انتظار ماست.
ترجمه: دکتر شیما فرزان
منبع:
Khaletskiy A, Burg MD. A ۵-week-old boy with a ۱-week history of vomiting. Hospital Physician October, ۲۰۰۸; ۴۳-۷.
ایران مسعود پزشکیان دولت چهاردهم پزشکیان مجلس شورای اسلامی محمدرضا عارف دولت مجلس کابینه دولت چهاردهم اسماعیل هنیه کابینه پزشکیان محمدجواد ظریف
پیاده روی اربعین تهران عراق پلیس تصادف هواشناسی شهرداری تهران سرقت بازنشستگان قتل آموزش و پرورش دستگیری
ایران خودرو خودرو وام قیمت طلا قیمت دلار قیمت خودرو بانک مرکزی برق بازار خودرو بورس بازار سرمایه قیمت سکه
میراث فرهنگی میدان آزادی سینما رهبر انقلاب بیتا فرهی وزارت فرهنگ و ارشاد اسلامی سینمای ایران تلویزیون کتاب تئاتر موسیقی
وزارت علوم تحقیقات و فناوری آزمون
رژیم صهیونیستی غزه روسیه حماس آمریکا فلسطین جنگ غزه اوکراین حزب الله لبنان دونالد ترامپ طوفان الاقصی ترکیه
پرسپولیس فوتبال ذوب آهن لیگ برتر استقلال لیگ برتر ایران المپیک المپیک 2024 پاریس رئال مادرید لیگ برتر فوتبال ایران مهدی تاج باشگاه پرسپولیس
هوش مصنوعی فناوری سامسونگ ایلان ماسک گوگل تلگرام گوشی ستار هاشمی مریخ روزنامه
فشار خون آلزایمر رژیم غذایی مغز دیابت چاقی افسردگی سلامت پوست